Бактериальный вагиноз — чем и как лечить, симптомы, признаки
- Бактериальный вагиноз или баквагиноз, дисбактериоз влагалища, влагалищный дисбиоз – это полимикробный инфекционный невоспалительный синдром нижнего отдела гениталий, возникающий на фоне нарушения здорового баланса вагинальной микрофлоры и снижения кислотности влагалищной среды.
Распространённость баквагиноза очень велика. Заболевание отмечено у 55,8% женщин детородного возраста, обратившихся к гинекологу; у 60-70% пациенток с воспалительными заболеваниями гениталий и 35% беременных. Сочетание дисбактериоза кишечника с бактериальным вагинозом наблюдают в 71% случаев.
Бактериальный вагиноз. Код по МКБ-10:
N89 Другие невоспалительные болезни влагалища.
Уточнение:
В МКБ-10 нет диагноза «бактериальный вагиноз». В разные годы этот синдром неоднократно переименовывался: до 1955 года болезнь называлась неспецифический вагинит; начиная с 1980 года – гарднереллёз.
Позднее было установлено, что условно-патогенная бактерия гарднерелла (Gardnerella vaginalis), считавшаяся возбудителем баквагиноза, обнаруживается во влагалищном отделяемом у 47-75% здоровых женщин без какой-либо клинической симптоматики и не является единственным «виновником» заболевания. Поэтому в 1981 году гарднереллёз переименовали в анаэробный вагиноз, а в 1984 году появилось современное название: бактериальный вагиноз.
Для идентификации превалирующего инфекционного агента используют дополнительный код по МКБ-10:
В96 Другие указанные бактериальные агенты как причина болезней, классифицированных в других главах.
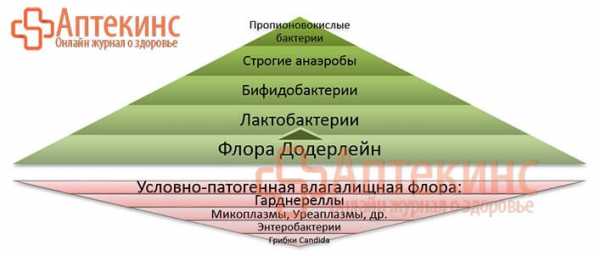
Здоровая микрофлора влагалища
Определяющий фактор нормальной микрофлоры влагалища – флора Додерлейн. На 90-98% она представлена лактобактериями (палочками Додерлейна), бифидобактериями и, в малой степени, строгими анаэробами (в частности пептострептококками).
На долю прочих (более 40 видов) микроорганизмов, населяющих вагинальное пространство женщины, в норме приходится всего 3-5%.
Микробиоценоз влагалища/указаны наиболее клинически значимые микробные сообщества/
 Характеристики бактериального вагиноза:
Характеристики бактериального вагиноза:- Резкое снижение или исчезновение перекись- и кислотообразующих лактобактерий (лактобацилл). Как следствие, повышение рН влагалищной среды.
- Массивное размножение строгих (облигатных) анаэробов: Peptostreptococcus spp., Mobiluncus spp., Bacteroides spp., Prevotella spp., др.
Эти микроорганизмы относятся к нормальной вагинальной микрофлоре. Но их чрезмерный рост, на фоне дефицита лактобактерий, приводит к снижению содержания кислот в вагинальном содержимом и создаёт благоприятную среду для бурного развития условно-патогенной и патогенной инфекции.
- Колонизация влагалища гарднереллами.
- Увеличение общей концентрации бактерий влагалищного отделяемого до 10
Представители флоры Додерлейн
Лактобактерии.Во влагалищном содержимом различных женщин выделяют более 10 видов неодинаковых лактобацилл. Они вырабатывают молочную кислоту (в результате деструкции гликогена, накопленного эпителием влагалища), перекись водорода, лизоцим, стимулируют местный иммунитет.
Блокируя рецепторы клеток поверхностного эпителия, лактобациллы пр
aptekins.ru
Бактериальный вагиноз лечение: препараты, схема.
Лечение бактериального вагиноза и кандидоза
У 20% женщин в результате лечения бактериального вагиноза развивается кандидоз.
Это грибковое поражение влагалища.
Причины его возникновения следующие:
- у женщин с дисбиозом влагалища часто нарушен иммунитет, а это создает предпосылки для развития молочницы;
- грибки любят влажную среду, а при вагинозе часто наблюдаются выделения;
- применяются антибиотики для лечения заболевания – бактерии погибают, а грибковая флора при этом растет, так как уменьшается количество конкурентных микроорганизмов.
Если врач оценивает у женщины риск возникновения кандидоза как высокий, в схему терапии изначально включают противогрибковые средства.
Это может быть крем миконазол или клотримазол.
Применяется также флуконазол внутрь.
Такой метод для многих женщин более предпочтительный.
Ведь местные средства не удобны в применении.
Их приходится использовать дважды в сутки в течение недели.
В то время как при приеме флуконазола достаточно одной дозы 150 мг.
Восстановление микрофлоры влагалища и кишечника после лечения бактериального вагиноза
Важнейшим этапом терапии является восстановление микрофлоры.
Мало уничтожить «плохих» бактерий.
Нужно ещё заселить влагалище «хорошими» микробами.
Они будут продуцировать молочную кислоту, перекись водорода.
Поэтому препятствуют рецидиву бактериального вагиноза.
Стандарты лечения бактериального вагиноза предполагают проведение двухэтапной схемы терапии.
На первом этапе назначаются противомикробные средства.
То есть, выполняются все те действия, которые описаны выше.
После этого делается перерыв на несколько дней.
На втором этапе после лечения бактериального вагиноза назначают пробиотики.
Их применение одновременно с антибактериальной терапией нецелесообразно.
Это попросту бессмысленно, ведь противомикробные средства уничтожают не только гарднерелл и других анаэробов.
Они также подавляют лактобактерий.
Поэтому важно, чтобы антибактериальные вещества ушли из крови.
Только после этого назначают лактобактерии в виде вагинальных свечей.
Эффективность двухэтапной схемы лечения достаточно высокая – она достигает 90%.
Лечение бактериального вагиноза без антибиотиков в домашних условиях
Никто не госпитализирует женщин только по той причине, что у них присутствуют выделения и неприятный запах из влагалища.
Однако интересуясь темой домашнего лечения, люди в большинстве случаев подразумевают возможность избавления от заболевания вообще без помощи врачей-гинекологов.
А зачастую даже без помощи фармацевтической промышленности.
Используются различные «бабушкины рецепты», народные средства, заговоры и прочие методы с сомнительной эффективностью.
Рассмотрим основные рекомендации, которые можно получить в интернете по поводу домашнего лечения бактериального вагиноза.
Нужно ли лечение партнера при бактериальном вагинозе
Бактериальный вагиноз не является венерической инфекцией.
Более того: нет одного конкретного возбудителя этого заболевания.
Часто ведущую роль в этом процессе играет гарднерелла вагиналис.
Однако и этот микроорганизм обнаруживается не во всех случаях.
Установлено, что гарднереллы способны передаваться мужчинам во время полового контакта.

Более того, они могут вызывать в некоторых случаях воспалительные процессы.
Гарднереллы являются возбудителями уретрита и анаэробного баланопостита.
Причем в случае иммунодефицита протекают эти патологии достаточно тяжело.
Однако лечение партнерам тех женщин, у которых обнаружен бактериальный вагиноз, не назначается без специальных показаний.
Дело в том, что:
- в половых путях женщины практически всегда присутствуют гарднереллы, проблема лишь в том, что при бак вагинозе этих бактерий больше;
- заразиться гарднереллами мужчина может от женщины даже если у неё нет дисбиоза влагалища;
- не каждый случай бактериального вагиноза вызван гарднереллами;
- при заражении мужчины этими бактериями в большинстве случаев симптомов нет, а микроорганизмы сами по себе элиминируются через несколько дней.
В половых органах мужчины нет благоприятных условий для роста гарднереллы вагиналис.
Эти бактерии обычно погибают вскоре после попадания в мочеполовую систему.
Поэтому лечение мужчине не требуется.
Оно необходимо лишь в единичных случаях.
А именно – при установленных воспалительных процессах, вызванных анаэробной микрофлорой.
В таком случае партнера лечат одновременно с женщиной.
Используются те же противомикробные препараты.
Запах и выделения после лечения бактериального вагиноза
Иногда после курса терапии у женщины сохраняются симптомы бактериального вагиноза.
Это говорит о том, что лечение оказалось неэффективным.

Анаэробные бактерии по-прежнему составляют основу биоценоза влагалища.
- недообследованность, как результат – неправильно подобранная схема терапии;
- правильно подобранная схема, но не выполненные врачебные рекомендации (многие пациентки раньше запланированного срока прекращают лечение или принимают не все назначенные препараты).
В нашей клинике используются современные высокоэффективные схемы терапии.
При их применении никаких симптомов после окончания курса не остается.
Секс до и после лечения бактериального вагиноза
Часто женщины интересуются, можно ли продолжать вести половую жизнь с установленным дисбиозом влагалища.
Как мы уже говорили, это состояние не относится к числу половых инфекций.
Многие женщины годами живут с дисбактериозом.
Некоторые мирятся с возникающими симптомами.
Другие и вовсе их не замечают.
Всё это время женщины продолжают вести интимную жизнь.
И мужчины ничем от них не заражаются.
Поэтому заниматься сексом можно до лечения, во время и после него.
Это не несет каких-либо рисков для полового партнера.
Исключение составляют случаи, когда:
- выявлены сопутствующие ЗППП;
- обнаружены микоплазмы, уреаплазмы;
- на фоне лечения дисбиоз развился кандидоз.
Тогда может потребоваться перерыв в половых отношениях или использование презерватива для защиты партнера от заражения.
Лечение бактериального вагиноза при беременности
Бактериальный вагиноз – одно из самых распространенных женских заболеваний.
Оно выявляется у 20% всех женщин.
Но ещё чаще диагностируется дисбиоз влагалища у беременных.
Среди них частота возникновения бактериального вагиноза достигает 30%.
Это обусловлено гормональной перестройкой и физиологической иммуносупрессией.
Наличие бактериального вагиноза при беременности увеличивает риск:
- преждевременного отхождения околоплодных вод;
- рождения недоношенных детей;
- послеродового эндометриоза.
Поэтому лечению подлежат все беременные.

В том числе в случае бессимптомного дисбиоза влагалища.
Но нитроимидазолы противопоказаны в первом триместре.
Они могут обладать токсическим воздействием на плод.
Поэтому метронидазол или аналогичные по механизму действия лекарственные средства используют, только начиная со 2 триместра.
Они могут применяться в таблетках или локальных формах (гель, вагинальные суппозитории).
Когда беременеть после лечения бактериального вагиноза
Наличие бактериального вагиноза не считается противопоказанием к наступлению беременности.
Эта патология не влияет на фертильность и не снижает шансы зачатия.
Тем не менее, дисбиоз может стать причиной осложненного течения беременности.
Поэтому лучше от него избавиться перед тем как беременеть.
После курса антибактериального лечения можно сразу же предпринимать попытки зачатия ребенка.
Главное – пройти терапию раньше наступления беременности.
Потому что использующиеся для подавления анаэробной флоры препараты опасны для плода в первом триместре.
Куда обратиться при бактериальном вагинозе?
Для обследования на бактериальный вагиноз и лечения этого заболевания вы можете обратиться в нашу клинику.
У нас работают высококвалифицированные гинекологи.
Они помогут выяснить причину дисбиоза и устранить её.
Лечение у нас применяется только комплексное.
Оно направлено на:
- устранение предрасполагающих факторов развития дисбиоза влагалища;
- подавление анаэробной микрофлоры;
- заселение влагалища нормальной флорой.
Только такой подход позволяет избавиться от проявлений дисбиоза, восстановить качественный состав нормальной микрофлоры и избежать рецидива болезни в будущем.
Для лечения бактериального вагиноза обращайтесь к опытным гинекологам нашего медицинского центра.
prosifilis.ru
Как вылечить баквагиноз навсегда
Симптомы, причины и лечение гарднереллы у женщин. Как избавиться от баквагиноза навсегда. Эксклюзивно для сайта svetulka.ru
В норме микрофлору влагалища женщины населяют преимущественно ацидофильные лактобактерии (палочки Додерляйна), выделяющие молочную кислоту для поддержания кислой среды с целью защиты интимных органов от размножения вредоносных бактерий и укрепления местного иммунитета.
Под воздействием определенных негативных факторов этот баланс может нарушиться, в результате чего резко возрастает количество патогенных микроорганизмов, подавляющих молочнокислые бактерии, что приводит к появлению довольно неприятных симптомов. Подобная ситуация имеет название дисбактериоз влагалища (баквагиноз), провоцируемый ростом анаэробной флоры (превотелл, бактероидов, атопобиума, мубилункуса, гарднерелл, фузобактерий и пр.).
Основным возбудителем баквагиноза у женщин являются гарднереллы, поэтому второе название данного заболевания – гарднереллез. Воспалительной картины в анализах при нем не наблюдается. С баквагинозом в репродуктивном возрасте (18-45 лет) на протяжении жизни сталкивается 8 женщин из 10, это одна из основных причин обращения за консультацией к гинекологу.
Причины развития баквагиноза
Откуда появляется гарднерелла у женщин? Причиной развития баквагиноза является снижение кислотности влагалищной среды под действием тех или иных факторов, что в итоге провоцирует нарушение микробиоциноза и размножение условно-патогенной флоры.
Основные причины баквагиноза (гарднереллеза)
Внутренние:
- гормональный сбой
- хронические стрессы
- атрофические процессы в слизистой оболочки влагалища
- дисбактериоз кишечника
- снижение иммунитета
Внешние:
- нарушение правил интимной гигиены
- беспорядочная половая жизнь
- инородные предметы во влагалище (тампоны, противозачаточные кольца, пессарий и др.)
- инфекционно-воспалительные заболевания органов малого таза (кольпит, цервицит, эрозия шейки матки, аднексит, эндометрит, ЗППП)
- бесконтрольный или частый прием антибиотиков
- прием препаратов, подавляющих иммунитет (цитостатиков, глюкокортикоидов)
- частое использование спермицидов
- прием оральных контрацептивов
- спринцевания
- хирургические вмешательства на органах малого таза (выскабливаение, аборт)
- химиотерапия
- резкая смена климата
- несбалансированное питание
- ношение синтетического, сильно облегающего нижнего белья
Все перечисленные факторы в той или иной степени провоцируют подавление лактобактерий, тем самым, ослабляя защиту половых органов от размножения патогенных микроорганизмов.
Баквагиноз при беременности
Очень часто баквагиноз развивается во время беременности. Это происходит из-за выработки большого количества прогестерона, снижающего гликоген в клетках эпителия и иммунную защиту организма. Нехватка питательного субстрата для полезных бактерий ведет к изменению кислотности влагалища и размножению в нем неспецифической флоры.
Симптомы баквагиноза (гарднереллеза)
Гарднерелла у женщин может протекать как бессимптомно, так и с характерными клиническими проявлениями. При нарушении микрофлоры выделения приобретают сероватый или беловатый оттенок и имеют специфический запах, напоминающий тухлую рыбу. Выделения при гарднереллезе усиливаются после полового акта, перед месячными и после них.
Первое время они достаточно жидкие, затем приобретают более густую, липкую и тягучую консистенцию, могут быть как умеренными, так и довольно обильными. У женщины также периодически начинается зуд и жжение во влагалище, учащенное мочеиспускание, боли внизу живота и во время интима. Многие живут с такими симптомами годами, не обращаясь к врачу и не предпринимая никаких действий для избавления от инфекции.
Как передается бактериальный вагиноз
Мнения о том, относится ли гарднерелла к половым инфекциям, до сих пор разнятся. Вообще баквагиноз считается банальным нарушением микрофлоры, но часто у женщин, чей половой партнер не пролечился вместе с ней, наблюдается рецидив, что позволяет делать выводы о том, что гарднерелла (баквагиноз) передается половым путем. Гарднереллез у мужчин диагностируется нечасто.
Обычно сильный пол является просто носителем инфекции, приобретая ее от партнерши с нарушенной микрофлорой влагалища. Симптомы гарднереллеза у мужчин редко имеют какое-либо выраженное проявление. Иногда могут отмечаться бело-серые выделения из уретры, жжение при мочеиспускании. В дальнейшем при отсутствии лечения возможно латентное течение или наоборот развитие воспалительных процессов в мочеполовой сфере.
Опасен ли баквагиноз (гарднереллез)
На самом деле гарднереллез довольно неприятное заболевание, от которого нужно избавляться, поскольку ее присутствие во влагалище создает хорошие условия для размножения патогенной флоры. Обилие анаэробных бактерий повышает кислотность влагалища, губительно влияет на лактобактерии и слизистую оболочку влагалища, снижая естественную защиту и открывая путь для других инфекций.
Таким образом, гарднереллез провоцирует развитие инфекционно-воспалительных процессов в органах малого таза. Хронический баквагиноз в запущенной форме способен вызвать развитие уретрита, цистита, вульвовагинита, эндометрита, аднексита, привести к осложнениям беременности (выкидышу на раннем сроке, преждевременным родам) и внутриутробному заражению плода, послеродовому сепсису, рождению маловесного ребенка.
Поэтому беременеть с баквагинозом нельзя, а при его обнаружении в период вынашивания малыша следует незамедлительно заняться лечением. Часто при гарднерелле в организме женщины диагностируются других инфекции, такие, как хламидии, микоплазмы, уреаплазмы, гонококки, трихомонады. В этом случае обязательно лечение полового партнера с воздержанием от ведения сексуальной жизни на весь период терапии.
Диагностика гарднереллеза (баквагиноза)
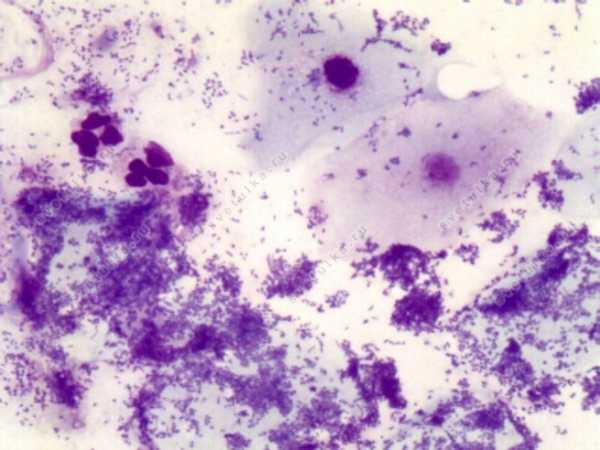
Как определить баквагиноз? Для постановки диагноза опытному специалисту достаточно выслушать ваши жалобы на предмет появления сероватых выделений с рыбным запахом, сопровождающихся жжением во влагалище, провести осмотр половых органов и для подтверждения диагноза баквагиноз (гарднереллез) взять у вас мазок на флору как минимум, либо мазок и бакпосев, фемофлор для более тщательной и детальной диагностики. В обычном мазке на флору отличительным признаком баквагиноза будет обнаружение ключевых клеток (клеток плоского эпителия, облепленных Gardnerella vaginalis). В норме в анализе они выявляться не должны.
Также врач может провести тест на кислотность влагалища с помощью специальной индикаторной полоски. При нарушении флоры значение pH влагалища будет выше 4.5. Поскольку анаэробных бактерий достаточно много (Fusobacterium spp, Bacteroides spp, Gardnerella vaginalis, Mobiluncus spp, Leptotrihia spp и др.), для определения конкретного вида, степени его роста и чувствительности к антибактериальным и противомикробным препаратам, назначается микробиологическое исследование под названием бакпосев на микрофлору и чувствительность к антибиотикам, культуральный метод.
Недостаток данного метода заключается в том, что он готовится от 3 до 7 дней, но зато позволяет точно диагностировать возбудителя и те препараты, которыми в конкретном организме его можно будет вылечить. Нередко гинекологи в частных центрах прописывают такой анализ, как фемофлор, определяющий биоценоз влагалища в целом: наличие количества лактобактерий, аэробной и анаэробной микрофлоры, спор грибов, инфекций, передающихся половым путем и их количественное соотношение друг с другом. Подобное исследование позволит врачу увидеть комплексную картину нарушения баланса бактерий во влагалище и назначить корректное лечение для его скорейшего восстановления.
Лечение гарднереллеза
Как избавиться от баквагиноза? Лечение нарушения микрофлоры у женщин требует комплексного подхода, соблюдения рекомендаций врача и, конечно, терпения. Лечение гарднереллеза всегда проводится в 2 этапа: уничтожение патогенных бактерий с помощью антибактериальных и противомикробных средств в виде таблеток, гелей, свечей и восстановление нормальной микрофлоры влагалища пребиотическими препаратами. Именно такая схема лечения баквагиноза позволит уничтожить патогенов и заселить половые органы полезными бактериями с целью предотвращения рецидивов заболевания.
Какими препаратами лечат баквагиноз
Чем лечить гарднереллез? Обычно для лечения баквагиноза (гарднереллеза) назначается противопротозойный и противомикробный препарат, производное 5-нитроимидазола, Метронидазол или его аналоги (Трихопол, Клион), Орнидазол (Дазолик, Гайро), антибиотики группы линкозамидов (Клиндамицин), макролиды (Вильпрафен), тетрациклин (Юнидокс Салютаб). Выбор антибиотика и противомикробного препарата, их дозировки и длительности курса лечения остается за лечащим врачом.
Из вагинальных суппозиториев предпочтение отдается свечам, действующим на анаэробную флору. Наиболее эффективные свечи от баквагиноза: Далацин, Нео-пенотран, Флуомизин, Бетадин. Они достаточно дорогие, но отлично справляются с гарднереллой. Из более дешевых свечей для лечения баквагиноза прописывают Гексикон, Клотримазол, Тержинан, Гиналгин. Тем, кто предпочитает лечить гарднереллез с помощью вагинальных гелей, рекомендуется Далацин крем или гель, гель Клиндамицин, Метрогил гель.
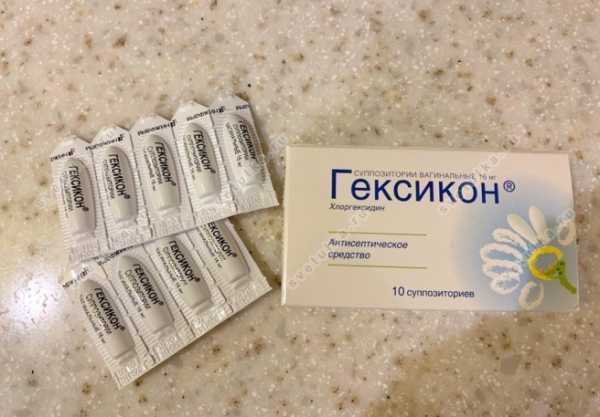
Они также вводятся интравагинально утром и на ночь на протяжении всего курса противомикробной терапии. Справиться со жжением и дискомфортом во влагалище при гарднереллезе поможет Мультигин Актигель на основе лекарственных растений. Гель нормализует кислотность влагалища, улучшает состояние слизистой, способствует росту лактобактерий. Успешность терапии будет зависеть от чувствительности бактерий к назначенному препарату.
Партнеру обычно прописываю только пероральный прием препаратов. На время лечения стоит избегать половых контактов, даже в презервативах, поскольку компоненты свечей могут повредить латекс и привести к незапланированной беременности. После уничтожения вредоносных бактерий нужно приступить к нормализации баланса микрофлоры влагалища при помощи препаратов с лактобактериями.
Чаще всего для восстановления флоры после лечения баквагиноза прописывают свечи с молочной кислотой Фемилекс, Лактагель гель, вагинальные таблетки с аскорбиновой кислотой Вагинорм С, вагинальные капсулы Лактонорм, Лактожиналь. Эти суппозитории помогают заселить влагалище полезными бактериями и создать условия для их размножения. Можно также делать влагалищные тампоны с Нормофлорином Л и Б, либо Д на ночь в течение 10 дней.
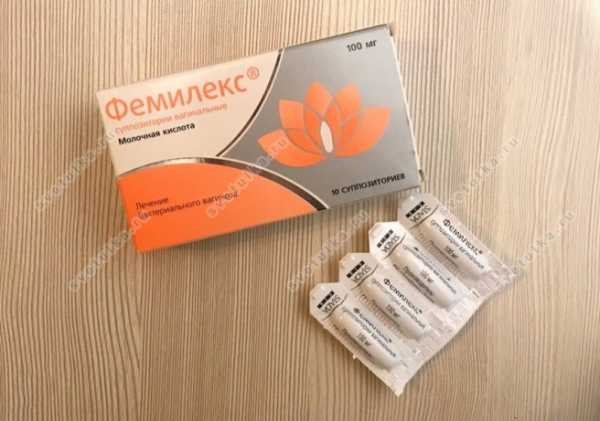
Из пероральных таблеток с лактобактериями большой популярностью пользуется Вагилак и Проваг. Данные препараты хоть и употребляются внутрь, довольно быстро и эффективно нормализуют кислотность влагалища и заселеяют его полезной флорой. Для предотвращения дисбактериоза кишечника рекомендуется прием Нормофлоринов, Хилак Форте или Бифиформа. Для укрепления иммунитета иногда также назначаются суппозитории Полиоксидоний, Галавит, Генферон, либо настойка эхинацеи, Иммунал и пр.
Лечение баквагиноза при беременности включает назначение вагинальных суппозиториев (Клиндамицин, Гексикона, Тержинана), со 2 триместра Метронидазола, затем восстановление флоры влагалища Вагилаком, Ацилактом, Лактонормом и др. препаратами. Важное значение для успешного лечения дисбактериоза влагалища имеет нормализация питания. Необходимо употреблять в пищу больше овощей и фруктов, кисломолочной продукции, отказаться от чрезмерного количества сладкого и мучного, фастфуда, полуфабриктов, копченостей, алкоголя. Рацион питания должен быть сбалансированным и полноценным.

Народные методы лечения баквагиноза
Существуют также народные методы лечения гарднереллеза: употребление внутрь настоев из листьев березы, малины, одуванчика, подорожника, полыни, мяты, чабреца и пр. трав, спринцевания отваром ромашки, эвкалипта, полыни, кориандра и др. Народные способы лечения гарднереллеза не имеют доказанной эффективности, более того, спринцевания большинство гинекологов не рекомендуют, поэтому эти методы можно применять только в качестве дополнительных после консультации со своим врачом.
У 40-50% женщин баквагиноз рецидивирует уже в первые несколько месяцев-полгода после лечения, именно поэтому необходимо придерживаться рекомендаций врача и лечиться поэтапно с соблюдением дозировки препаратов и длительности их применения.
Профилактика баквагиноза
Как избежать развития и рецидивов гарднереллеза? Профилактические меры по предотвращению баквагиноза влагалища заключатся в соблюдении правил интимной гигиены, наличии постоянного полового партнера, предохранении барьерными методами контрацепции, своевременном лечении любых гинекологических заболеваний. Для подмывания лучше использовать специальные средства для интимной гигиены с нейтральным pH (Вагилак, Лактацид, Эпиген).

Избегайте ношения синтетического и обтягивающего белья, своевременно меняйте гигиенические средства во время критических дней, избегайте переохлаждения. Не стоит также увлекаться самолечением, бесконтрольным приемом антибиотиков. Следует придерживаться сбалансированного питания, укреплять иммунитет витаминно-минеральными комплексами, поддерживать местный иммунитет влагалища профилактическими курсами препаратов с лактобактериями, использованием Эпиген спрея. При грамотном подходе о бактериальном вагинозе можно будет забыть надолго!
Препараты для восстановления флоры влагалища
Самые эффективные свечи и таблетки от дисбактериоза влагалища и после приема антибиотиков.
Кишечная палочка в мазке у женщин
Кишечная палочка в мазке у женщин: симптомы, лечение, профилактика. Кишечная палочка при беременности.
Противовоспалительные свечи в гинекологии
Применение свечей в гинекологии. Самые эффективные свечи от молочницы, кольпита, баквагиноза.
Комментарии
Автор статьи: Светлана Саркисян
Симптомы, лечение и профилактика различных заболеваний, психология и другие женские темы — это то, что мне интересно изучать и делиться с Вами! Читайте мои статьи, смотрите видео и задавайте любые вопросы в комментариях, всегда открыта к обсуждениям. Мой контактный e-mail: [email protected]
www.svetulka.ru
Схема лечения бактериального вагиноза натуропатией
Если вы когда-либо имели дело с симптомами бактериального вагиноза в прошлом, вы далеко не одиноки. Исследования показывают, что примерно каждая пятая женщина будет испытывать этот тип инфекции к тому времени, когда ей исполнится 40 лет. Поэтому схема лечения бактериального вагиноза должна быть известна каждой женщине, чтобы не начать бесконтрольно употреблять антибиотики и еще больше усугублять ситуацию.
Согласно исследованиям, почти 30% женщин в возрасте от 15 до 49 лет дают положительный результат на бактериальную вагинозную инфекцию (1). Некоторые женщины, имеющие положительный результат на вагиноз вообще не замечают никаких симптомов. Но другие, как правило, имеют дело с симптомами вагиноза, такими как необычные выделения, жжение или болезненные ощущения, а также неприятный запах из влагалища.
Почему бактериальный вагиноз (БВ) так распространен? Факторы риска вагинальных инфекций включают в себя сексуальную активность (особенно с несколькими партнерами), беременность и восприимчивость к всевозможным инфекциям или вирусам из-за нездорового образа жизни, который нарушает иммунную функцию.
В нашей статье схема лечения бактериального вагиноза методами нутуропатии. Мы также представим советы по профилактике вагинальной инфекции и домашним методам лечения, которые помогут устранить симптомы бактериального вагиноза или боль.
Что такое бактериальный вагиноз
Бактериальный вагиноз — распространенная вагинальная инфекция, которая чаще всего поражает женщин молодого и среднего возраста. Женщины, которые наиболее восприимчивы к условиям, влияющим на репродуктивные органы, — это женщины, ведущие активную половую жизнь, с ослабленной иммунной системой, беременные.
Другими названиями, обозначающими вагиноз, являются вагинит гарднереллы и вагинальный бактериоз. Каковы причины бактериальной инфекции, поражающей влагалище? Основная причина, по которой развивается БВ, связана с нарушением нормальной микрофлоры влагалища. Это включает в себя сильное разрастание бактерий и грибков, которые присутствуют в теле каждой женщины. Происходит это по разным причинам. К ним относятся некоторые из-за ненормальной реакции иммунной системы и изменения баланса рН влагалища. Внутри влагалища обычно слабокислые, с рН от 3,8 до 4,2. РН выше 4,5 является чрезмерно щелочным, что способствует бактериальному вагинозу.
Удивительно, но очень высокий процент женщин с бактериальным вагинозом не сообщают о наличии каких-либо симптомов. Согласно некоторым исследованиям, это верно для 84% всех женщин, страдающих от этого заболевания. Поскольку симптомы бактериального вагиноза могут быть слабыми или вообще отсутствовать, большинство женщин с БВ не знают, что у них есть инфекция. Поэтому они не обращаются за лечением. У других могут быть некоторые симптомы, но они чувствуют смущение, чтобы получить помощь. Или они могут быть смущены причиной их неприятных симптомов. Например, они могут предположить, что симптомы связаны с дрожжевой инфекцией, которая пройдет сама по себе.
К сожалению, даже при том, что инфекция может не вызывать дискомфорт или боль у многих женщин, наличие БВ, которое остается без лечения, повышает риск возникновения у женщины других проблем, которые влияют на репродуктивные органы и иммунную систему. К ним относятся: различные венерические заболевания (включая ВИЧ), другие виды инфекций и возможные осложнения во время беременности или родов (3).
 Схема лечения бактериального вагиноза натуропатией
Схема лечения бактериального вагиноза натуропатиейФакторы риска и причины возникновения симптомов бактериального вагиноза
Разрастание определенных микробов или дисбаланс бактерий обычно вызывает вагинальные инфекции или заболевания. В зависимости от вида инфекции это может привести к изменениям выделения из влагалища, большему количеству выделений, чем обычно, необычным запахам, зуду и боли при мочеиспускании.
Основным виновником бактериального вагиноза является Gardnerella vaginalis. Это тип крошечных спор коккобацилл, которые могут размножаться внутри влагалища и изменять нормальный баланс pH (щелочной/кислотный). Разрушение генитальной микрофлоры в результате чрезмерного роста бактерий приводит к повышению кислотности влагалища по сравнению с обычной кислотностью. Не каждая инфекция вагиноза происходит из-за чрезмерного роста гарднереллы. Реже другие бактерии могут также вызвать инфекцию.
Вы можете спросить, является ли инфекция венерическим заболеванием и заразна ли она? Бактериальный вагиноз может распространяться между женскими половыми партнерами, но, как правило, не может передаваться от женщин к мужчинам. Из-за этого мужчины не рассматривают инфекцию как предупредительный шаг, если у их партнера есть вагиноз. Однако избегать секса рекомендуется во время инфекции и сразу после нее в течение нескольких дней.
Кто больше всего подвержен бактериальному вагинозу
- Распространенность бактериального вагиноза зависит от возраста. Инфекция вагиноза наиболее распространена с подросткового возраста до 40 лет. Другими словами, в течение «репродуктивных лет». Как упоминалось выше, почти треть женщин (более 29%) в этой возрастной группе дали положительный результат на бактериальный вагиноз в некоторых исследованиях.
- Другим фактором риска является часто спринцевание, чтобы очистить влагалище. Женщины, которые для подмывания используют душ в течение последних 6 месяцев, были подвержены более высокому риску заражения, хотя в остальном они были здоровы.
- Беременные женщины подвержены повышенному риску инфекций, так как беременность сильно влияет на иммунную систему и репродуктивные органы.
- Исследования также показывают, что риск развития БВ выше среди женщин, страдающих ожирением, людей, живущих в бедности, женщин с низким уровнем образования, курильщиков и наркоманов.
- В целом, чем больше сексуальных партнеров кто-то имел в своей жизни, тем выше риск возникновения ЗППП или вагинальной инфекции. Женщины, которые сообщают о том, что в прошлом имели сексуального партнера женского пола, также чаще страдают бактериальным вагинозом, чем те, кто не имел.
- Те, кто использует мыло или стиральный порошок с ароматизатором, красителями и раздражающими химическими веществами, более подвержены вагинальным инфекциям, особенно если они используют эти средства более одного раза в день и пытаются очистить влагалище.
- В целом имеются смешанные данные о связи между различными типами контрацептивов / противозачаточных таблеток и риском вагиноза. Хотя мы не рекомендуем использовать КОК по многим причинам, некоторые исследования показывают, что у женщин, принимающих таблетки, реже развивается вагиноз. С другой стороны, другие исследования показали обратное: таблетки могут подвергать женщин повышенному риску. Некоторые исследования показали, что если у вас есть медная спираль для контрацепции (внутриматочное противозачаточное устройство или ВМС), то вероятность заражения может быть выше (4).
Наиболее распространенные симптомы бактериального вагиноза
Как узнать, есть ли у вас бактериальная инфекция?
Наиболее распространенные признаки и симптомы вагинальных бактериальных инфекций включают в себя:
- Изменения в выделениях. Они могут варьироваться от белого, не совсем белого до сероватого цвета.
- Выделение может быть больше обычного или сопровождаться затхлым запахом / рыбным запахом.
- Иногда выделения могут быть комковатыми, кремовыми, пенистыми или меняться с серого на белый или желто-зеленый. Это может вызвать изменения в мочеиспускании, такие как помутнение мочи.
- Некоторые женщины испытывают боль во время мочеиспускания, в душе или во время / после секса.
- Чувство жжения может происходить при принятии душа и использовании определенных мыл, потому что это может сделать влагалище еще более щелочным и раздраженным. Естественно, ваша кожа выделяет слегка кислую секрецию, чтобы защитить себя. Когда этот секрет становится слишком щелочным, мыло может усугубить проблему. Большинство пенящихся мыл имеют щелочную основу и содержат такие ингредиенты, как глицерин, щелочное мыло или гидроксид натрия, потому что они помогают растворить кислотность и удалить микробы.
- Кожа внутри и вокруг влагалища может быть раздраженной, чувствительной и красной.
Традиционная схема лечения бактериального вагиноза
Может ли БВ самостоятельно исчезнуть? Если нет, то как это лечить?
Как упоминалось ранее, многие женщины с бактериальным вагинозом, по-прежнему, не знают об этой инфекции, потому что она протекает бессимптомно. Если симптомы действительно появляются, и вы посещаете своего врача для диагностики или лечения, он или она, вероятно, спросит вас о ваших симптомах (выделения из влагалища, неприятный запах и боль при мочеиспускании, например), а также возьмет мазок на анализ флоры, назначит анализ мочи и крови.
Ваш врач может использовать pH-тест для выделений из влагалища, чтобы определить низкую кислотность (pH выше 4,5), что говорит о наличии инфекции вагиноза (5). Врач может проверить наличие необычного влагалищного запаха, что позволяет предположить, что причиной инфекции является чрезмерный рост гарднереллы.
Влагалищные инфекции часто вызывают сходные симптомы, такие как сливочные выделения из влагалища, жжение, зуд, покраснение или признаки раздражения. Одно из ярких отличий гарднереллы от других типов возбудителей (в том числе грибов Candida или Trichomonas vaginalis, которая вызывает трихомониаз) – это наличие «рыбного» запаха. Важно различать различные типы вагинальных инфекций, потому что это является ключом к правильному составлению схемы лечения бактериального вагиноза.
После постановки диагноза врачи обычно лечат БВ одним из следующих способов:
- Антибиотики, такие как клиндамицин и метронидазол. Их можно принимать внутрь или в составе кремов и суппозиториев. Курс приема – 7-10 дней.
- Антисептики и противовоспалительные средства для уменьшения количества бактерий.
- Противогрибковые таблетки, если причина вагиноза – грибок Candida.
- Избегать раздражителей, таких как подмывание мылом или бритье.
- Избегать половых контактов в течение определенного периода времени.
Натуропатическая схема лечения бактериального вагиноза
Если у вас нет острых симптомов, таких как резкая боль, сильное жжение или зуд, то вы можете использовать мягкую натуральную схему лечения бактериального вагиноза.
1. Правильное подмывание
Мытье влагалища коммерческими (обычно щелочными) мылами может вызвать ухудшение раздражения кожи, дисбаланс рН и микрофлоры и увеличение выделения из влагалища. Лучше избегать использования каких-либо женских дезодорантов, парфюмированных или окрашенных продуктов рядом с влагалищем (таких как смазки или ароматические тампоны / прокладки), особенно внутри или если у вас уже есть раздражение.
Это может звучать странно, но большинство дерматологов и экспертов рекомендуют дать раздраженной области гениталий отдохнуть несколько дней и исключить подмывание с любым средством. В течение нескольких дней попробуйте очищать влагалище только теплой водой (без мыла). После этого можете использовать мягкое, не дозодорирующее мыло и не мойте влагалище более одного раза в день, так как оно естественным образом «самоочищается», особенно внутри. Кроме того, старайтесь не использовать сильные моющие средства с отдушками и другими химическими веществами для стирки нижнего белья, так как это может вызвать раздражение половых органов. Чтобы предотвратить будущее раздражение или инфекцию, лучше всего мыть влагалище (вульву) только один раз в день с глицериновым или кастильским мылом без запаха.
Можно использовать следующие средства для подмывания. Однако, будьте осторожны при использовании любого домашнего средства, и если вы заметите, что симптомы усиливаются, прекратите использование.
- Яблочный уксус. Может помочь в борьбе с токсинами и бактериями, вызывающими запах влагалища, в то же время восстанавливая кислотные свойства микрофлоры (6).
- Пищевая сода. Возьмите 1 ч.л. соды и растворите ее в 1 л. воды. Завершите подмывание водой этим раствором, осторожно промокните промежность.
- Масло чайного дерева. Нанесите несколько капель эфирного чайного дерева в сочетании с водой и гаммамелисом на ватный диск. Затем ежедневно наносите его на раздраженную область. Исследования показывают, что масло чайного дерева действует как природный антисептик, помогая избавиться от бактерий.
2. Исключение спринцеваний
Спринцевание является основным фактором риска вагинальных инфекций, так как нарушает нормальный бактериальный баланс внутри влагалища. Спринцевание не поможет избавиться от инфекции. Это может фактически усугубить инфекцию, удаляя полезные бактерии, которые защищают вас (7).
3. Гигиена в период месячных
Во время менструации попробуйте использовать тампоны/прокладки из натурального хлопка, обязательно меняя их достаточно часто – каждые 4-5 часов, независимо от того, насколько они загрязнены. Рекомендуем тампоны или прокладки без запаха, которые не содержат агрессивных химикатов, красителей или отдушек.
4. Избегайте половых контактов во время инфекции, затем используйте презервативы
Всегда разумно использовать презерватив во время секса, если вы с новым партнером, в дополнение к ограничению количества сексуальных партнеров, которые у вас есть в целом. Чем больше у кого-либо партнеров в течение жизни, тем больше вероятность заражения инфекцией или ЗППП. Это особенно верно, когда секс не защищен (например, без презерватива), даже если женщина принимает противозачаточные таблетки. Помните, что таблетки не защищают от ЗППП и не останавливают перенос бактерий!
5. Обратитесь к врачу как можно скорее, если вы беременны
Поскольку бактериальный вагиноз может привести к осложнениям у развивающегося плода, беременные женщины с симптомами бактериального вагиноза не должны использовать схему лечения бактериального вагиноза без контроля врача. Если вы кормите грудью, поговорите с врачом, так как это повлияет на лекарства, которые вы используете. Осложнения во время беременности, которые возможны, если их не лечить, редки, но могут включать преждевременные роды или низкий вес при рождении.
6. Повышение иммунитета для предотвращения повторных инфекций
Бактериальный вагиноз часто повторяется в течение 3-12 месяцев. Это может повториться, даже если инфекция первоначально была вылечена. Вероятно, это связано с тем, что факторы риска были не учтены. Это также может быть связано с нарушением иммунитета у некоторых женщин, что приводит к повышению вероятности возникновения всех инфекций и заболеваний. Советы по повышению иммунитета против инфекций включают в себя:
- Прием пробиотиков и употребление пробиотических напитков и продуктов. Потребление пробиотиков, особенно лактобацилл, увеличивает количество «хороших бактерий» во влагалище и восстанавливает сбалансированную микрофлору. Попробуйте есть ферментированные или культивированные пробиотические продукты, такие как йогурт, кимчи, кефир и чайный гриб.
- Соблюдение здорового питания. Диета при больном кишечника или протокол 4R – отлично работает как комплексная терапия бактериального вагиноза.
- Исключите вероятность аллергии, дефицита микронутриентов и других питательных веществ, диабета, синдрома «дырявого» кишечника и аутоиммунных заболеваний. Все это является триггерами развития инфекционных заболеваний.
- Получайте достаточно физической активности каждый день.
- Высыпайтесь – минимум 7-8 часов сна.
- Управляйте стрессом (медитация, духовные практики)
- Не принимайте фармацевтические препараты без острой нужды. Особенно антибиотики. Они всегда нарушают баланс микрофлоры в организме.
7. Прием бадов
Существует целый ряд биологически активных добавок, которые могут быть эффективны против бактериального вагиноза. Мы рекомендуем следующую схему лечения бактериального вагиноза:
- Цинк (30 мг / день)
- Витамин Е (400 МЕ / день)
- Витамин А (до 10000 единиц в день, за исключением беременности)
- Мультивитамины — они необходимы для заживления вагинальной ткани, которая раздражается и воспаляется при инфекциях BV.
- Пробиотики для женщин (штаммы L. rhamnosus и L. Reuteri). Принимать по 1 капсуле каждый день.
Jarrow Formulas, Fem Dophilus для женщин, 60 растительных капсул
- Травяной суппозиторий – на ночь
Vitanica, Yeast Arrest, поддержка вагинального здоровья, 14 вагинальных суппозиториев

- Ним (600 мг / день)
Organic India, Органический продукт, ним, 90 вегетарианских капсул
Листья, цветки и кора нима — природный противогрибковый, противовирусный и антибактериальный препарат. Он помогает поддержать сбалансированную кишечную флору, борясь с инфекцией. Ним может предложить некоторую повышенную защиту от ЗППП (таких как гонорея, хламидиоз и герпес) или инфекций за счет улучшения выработки антител для борьбы с бактериями (9).
Курс лечения бактериального вагиноза по схеме – 7-14 дней
Для разработки индивидуальной программы оздоровления микрофлоры во избежание рецидивов инфекционных заболеваний, рекомендуем обратиться к опытному нутрициологу.
Меры предосторожности при лечении бактериального вагиноза
Как и в случае с другими инфекциями, мы не рекомендуем принимать антибиотики, если в этом нет особой необходимости. При острых болезненных симптомах некоторые рекомендуют принимать антибиотики как можно быстрее, но это должен решить ваш врач. Избегайте употребления алкоголя или других лекарств, которые могут взаимодействовать с антибиотиками.
Имейте в виду, что некоторые кремы от вагиноза, которые вы вводите во влагалище (например, крем клиндамицин), могут растворить латексные презервативы. Поэтому лучше избегать секса во время лечения, а также в течение примерно трех-четырех дней после него (10).
Беременные и кормящие женщины должны принимать антибиотики только под контролем врача. Антибиотики могут передаваться плоду / ребенку, в том числе через грудное молоко. Если у вас есть другие симптомы, такие как бородавки, волдыри, лихорадка, сильная боль при мочеиспускании или необычное кровотечение, поговорите с врачом, чтобы исключить другие ЗППП или инфекции.
Ключевые моменты по использованию схемы лечения бактериального вагиноза
- Бактериальный вагиноз — это распространенный тип вагинальной инфекции, вызванный чрезмерным ростом микробов (бактерий) внутри влагалища. БВ не является инфекцией, передающейся половым путем, но может передаваться от женщины к женщине во время секса.
- Симптомы бактериального вагиноза включают необычные выделения, обычно заметный «рыбный» запах, раздражение и иногда жжение или боль.
Вам также будет интересно:
Мы будем благодарны, если вы поделитесь этой статьей в социальных сетях!
blisswoman.ru
Как лечить бактериальный вагиноз | Доктор Елена Березовская
Нарушение баланса вагинальной микрофлоры может стать причиной развития бактериального вагиноза – инфекционного заболевания, доставляющего женщинам ощутимый дискомфорт. Рассказываем, что это за болезнь, как она проявляется, и как ее советуют лечить врачи.
ЧТО ТАКОЕ БАКТЕРИАЛЬНЫЙ ВАГИНОЗ
Бактериальный вагиноз (дисбактериоз влагалища, гарднереллез, неспецифический вагинит) – наиболее распространенная причина вагинальных инфекций у женщин детородного возраста. Несмотря на то, что болезнь часто развивается после полового акта с новым партнером, бактериальный вагиноз не является половой инфекцией.
– Это один из видов бактериальных вагинитов, когда баланс между нормальной и условно-патогенной микрофлорой нарушается под влиянием ряда факторов, – рассказывает акушер-гинеколог Елена Березовская. – Возникновение бактериального вагиноза зависит от возраста женщины, ее сексуальной активности, гормонального баланса, иммунологического статуса, соблюдения гигиены половых органов, наличия кожных заболеваний.
ИППП, применение антибиотиков, гормонов, эндокринные расстройства, нарушение менструальной функции, хирургическое прерывание беременности, операции, проникающие диагностические и лечебные манипуляции, внутриматочная контрацепция и даже экологические проблемы также могут приводить к нарушению баланса влагалищной флоры. Под воздействием этих факторов происходит резкое снижение количества лактобактерий, что, в свою очередь, ведет к снижению содержания молочной кислоты и сдвигу pH в щелочную сторону. При этом создаются условия для ускоренного размножения условно-патогенной микрофлоры и гарднереллы.
Поскольку именно гарднерелла (Gardnerella vaginalis) в большинстве случаев вызывает дисбактериоз влагалища, многие врачи называют бактериальный вагиноз гарднереллезом.
ПРИЧИНЫ БАКТЕРИАЛЬНОГО ВАГИНОЗА
О причинах бактериального вагиноза нам рассказал акушер-гинеколог Вячеслав Иванников:
Микрофлора влагалища представляет собой подвижную экосистему. В норме ее основой являются лактобациллы, играющие защитную функцию. Лактобациллы перерабатывают гликоген в молочную кислоту, снижая кислотность влагалища. Кроме того, лактобациллы образуют перекись водорода.
Кислая среда влагалища и перекись водорода подавляют рост условно-патогенных микробов (стафилококков, стрептококков, кишечной палочки, анаэробных бактерий, гарднереллы и проч.), которые в небольшом количестве выявляются во влагалище у подавляющего большинства женщин. Если доля лактобацилл снижается, их место в экосистеме занимают условно-патогенные микробы (в первую очередь гарднереллы).
Бактериальный вагиноз может развиться у любой женщины.
Таким образом, причиной заболевания является не просто наличие возбудителей бактериального вагиноза (они есть в небольшом количестве почти у каждой женщины), а изменение соотношения доли лактобацилл и условно-патогенных микробов, вызывающих бактериальный вагиноз. При бактериальном вагинозе доля лактобацилл уменьшается, а доля возбудителей бактериального вагиноза увеличивается. Вот почему бактериальный вагиноз называют дисбактериозом влагалища.
Бактериальный вагиноз может развиться у любой женщины, хотя некоторые факторы нарушают естественную микрофлору и повышают риск развития заболевания:
- спринцевание водой или медикаментозными растворами для очищения влагалища;
- наличие нового сексуального партнера;
- наличие нескольких сексуальных партнеров;
- использование душистого мыла;
- курение;
- использование внутриматочных противозачаточных средств (ВМС) из пластика и меди;
- использование вагинальных дезодорантов;
- стирка нижнего белья с использованием некоторых моющих средств.
Вы НЕ можете получить бактериальный вагиноз в плавательном бассейне, от унитазов, постельного белья или других предметов.
СИМПТОМЫ БАКТЕРИАЛЬНОГО ВАГИНОЗА
Около 50% женщин с бактериальным вагинозом не имеют никаких симптомов. Более того, иногда бактериальные вагинозы могут появляться и исчезать без видимой причины. По статистике, даже если лечение антибиотиками является эффективным в 90% случаев, у 25% женщин бактериальный вагиноз может развиваться повторно в течение следующих четырех недель.
Главным признаком бактериального вагиноза являются выделения из влагалища: жидкие и водянистые, серого или белого цвета, без запаха или с сильным неприятным запахом «рыбы».
Жжение во время мочеиспускания и зуд наружных половых органов также могут указывать на дисбактериоз влагалища, но встречаются значительно реже.
Обычно бактериальный вагиноз диагностируют во время осмотра: гинеколог, помимо жалоб пациентки, обратит внимание на наличие белых или серых выделений и неприятного запаха. Если пациентка сексуально активно, есть шанс, что она может иметь ИППП, и врач может назначить некоторые дополнительные анализы.
ЧЕМ ЛЕЧИТЬ БАКТЕРИАЛЬНЫЙ ВАГИНОЗ
– Лечение бактериального вагиноза довольно простое – это применение противомикробных препаратов, содержащих метронидазол, – говорит Елена Березовская. – В некоторых случаях лечение должно быть циклическим. После противомикробного лечения желательно провести восстановление нормальной микрофлоры влагалища препаратами лактобактерий. Важно помнить, что устранение или уменьшение влияния факторов, провоцирующих рост условно-патогенной флоры, является залогом успешного лечения. Поскольку дисбактериоз влагалища часто взаимосвязан с дисбактериозом кишечника, коррекция бактериальной флоры кишечника способствует снижению числа рецидивов заболевания.
Лечение мужчин-партнеров не уменьшает количества рецидивов дисбактериоза влагалащиа у женщин.
Примечательно, что мужчинам, как правило, не требуется лечение в случае бактериального вагиноза: исследования показали, что одновременное лечение партнеров не уменьшает количества рецидивов дисбактериоза влагалища у женщин. Лечение бактериального вагиноза особенно важно для беременных, поскольку заболевание повышает риск преждевременных родов. Женщины, у которых ранее были преждевременные роды или рождались дети с низкой массой тела, должны обратиться к гинекологу даже при отсутствии каких-либо симптомов.
АНТИБИОТИКИ И ПРОБИОТИКИ ДЛЯ ЛЕЧЕНИЯ БАКТЕРИАЛЬНОГО ВАГИНОЗА
Бактериальный вагиноз можно лечить с помощью антибиотиков. При правильном использовании они дают от 85% до 90% эффективности.
Метронидазол – самый распространенный антибиотик для лечения бактериального вагиноза.
Его назначают:
- в виде таблеток, которые принимают перорально 2 раза в день в течение 7 дней. Это предпочтительный метод лечения, если женщина кормит грудью или ждет ребенка;
- в виде таблеток, которые принимают перорально один раз. По сравнению с семидневным курсом лечения, единоразовый прием метронидазола может привести к рецидиву бактериального вагиноза;
- в виде вагинального геля, который применяется 1 раз в день в течение 5 дней;
- в виде пробиотиков с метронидазолом.
В систематическом обзоре Cochrane исследователи сообщили, что пробиотики вместе с антибиотиками увеличивают эффективность лечения дисбактериоза влагалища. Важно: метронидазол плохо взаимодействует с алкоголем, потому принимая данный антибактериальный препарат, вы не должны употреблять спиртное как минимум 48 часов после окончания лечения.
Клиндамицин – антибиотик, который часто используют для лечения бактериального вагиноза, если метронидазол не работает, или болезнь вернулась.
Его назначают:
- в виде влагалищного крема, который применяется 1 раз в день в течение 7 дней;
- в виде капсулы, которую принимают перорально 2 раза в день в течение 7 дней.
Такой метод редко используется в настоящее время из-за риска развития псевдомембранозного колита.
Важно: при лечении клиндамицином некоторые барьерные методы контрацепции становятся менее эффективными (презервативы из латекса, диафрагмы), потому женщинам рекомендуется использовать дополнительные контрацептивы (презервативы из полиуретана).
Тинидазол – еще один антибиотик, который поможет избавиться от бактериального вагиноза, если метронидазол оказался неэффективным. Его принимают перорально 1 раз. Принимая это лекарство, нельзя пить алкоголь.
ЛЕЧЕНИЕ БАКТЕРИАЛЬНОГО ВАГИНОЗА НАРОДНЫМИ СРЕДСТВАМИ
В интернете можно найти множество советов по народному лечению бактериального вагиноза. Чаще всего рекомендуют спринцеваться настоями ромашки, отварами дубовой коры, черемухи, листьев мать-и-мачехи и плодов можжевельника. Также встречаются рецепты ванночек из растительных отваров.
Самостоятельно лечить бактериальный вагиноз с помощью непроверенных народных рецептов категорические не рекомендуется: во-первых, женщина может пропустить сопутствующее воспаление, при котором прогревания противопоказаны, во-вторых, ученые доказали, что спринцевание повышает риск рака яичников в 2 раза, может способствовать развитию рака шейки матки, кандидоза (молочницы) и некоторых половых инфекций.
Неправильное лечение дисбактериоза влагалища может привести к опасным последствиям. Если вы хотите вылечить бактериальный вагиноз без антибиотиков, обязательно проконсультируйтесь у гинеколога.
Неправильное лечение дисбактериоза влагалища может привести к опасным последствиям:
- сделать женщину более восприимчивой к ВИЧ-инфекции, вирусу простого герпеса, хламидиозу, гонорее и ВПЧ;
- увеличить риск развития некоторых осложнений беременности: преждевременных родов, выкидыша, хориоамнионита и послеродового эндометрита, воспаления тазовых органов и инфекции верхних половых путей.
Источник Звезда — общественно-политическая газета Хвалынского района. Хвалынск: http://hvzvezda.ru/zdorove/kak-lechit-bakterialnyi-vaginoz.html
Похожие записи
doctorberezovska.com
Бактериальный вагиноз: симптомы, лечение, препараты
Многие представительницы прекрасного пола хотя бы раз в своей жизни сталкивались с такой проблемой, как бактериальный вагиноз (или гарднереллез). Это малоприятное заболевание, которое грозит не только своими клиническими проявлениями, но и возможными осложнениями. Что это за заболевание, что приводит к его появлению, как оно проявляется и можно ли с ним бороться?

Практически девяносто процентов микрофлоры составляют бациллы лактобактерий, которые препятствуют заселению патогенных микроорганизмов и следят за количеством условно-патогенной микрофлоры. Кроме того, бациллы продуцируют выработку веществ, обладающих антибактериальной активностью.
Если меняется кислотность вагинальной среды в сторону ощелачивания, создаются благоприятные условия для активного размножения условно-патогенных микроорганизмов. Вообще наш организм строго контролирует микрофлору влагалища и делает это с помощью следующих механизмов:
- гормональная система. Если меняется гормональный фон, то соответственно меняется и численность рецепторов, которые находятся на поверхности клеток, а ведь именно к этим рецепторам и прикрепляются вредные бактерии. Также именно гормональной системой контролируется процесс обновления слизистой оболочки влагалища;
- иммунитет. Эта защитная система осуществляет контроль за численностью условно-патогенной микрофлоры, а иммуноглобулины не дают вредным бактериям прикрепляться к клеткам и проникать глубже;
- лактобактерии. Эти полезные микроорганизмы создают кислую среду, в которой болезнетворные бактерии просто не могут активно размножаться.
Что такое бактериальный вагиноз
Это заболевание женских половых органов со специфическими выделениями из влагалища, имеющими неприятный запах. Если сказать простым языком, то это дисбактериоз влагалища. В отличие от вагинита, при бактериальном вагинозе нет воспалительных признаков.
Хотя само по себе заболевание не относится к инфекциям, передающихся половым путем, ранняя половая жизнь, неразборчивость в половых связях и незащищенные половые контакты могут значительно повлиять на возникновение бактериального вагиноза.
В основу этого заболевание ложится изменение количественного состава микрофлоры влагалища. Количество полезных бактерий уменьшается, тогда как условно-патогенная микрофлора начинает активно размножаться.
В каждом конкретном случае клиническая картина заболевания может отличаться, начиная от бессимптомного течения и заканчивая ярко выраженной клинической картиной с выраженным дискомфортом, зудом и выделениями.
к содержанию ↑Причины вагиноза
Что касается специфического возбудителя, то его просто не существует. К появлению недуга приводят целые полимикробные комплексы, среди которых можно отметить микоплазмы и гарднереллы.
Причин возникновения дисбактериоза влагалища может быть очень много. Рассмотрим самые основные провоцирующие факторы:
- изменение гормонального фона, например, после аборта, при менопаузе или беременности;
- ослабление общего или местного иммунитета;
- эндокринные нарушение;
- плохое соблюдение правил интимной гигиены;
- деформации вагины или шейки матки;
- частое использование мыла при подмывании и злоупотребление спринцеваниями;
- наличие инородных тел во влагалище;
- применение гормональных средств, а также иммунодепрессантов;
- использование пероральных контрацептивов или длительное применение внутриматочных контрацептивных средств;
- сильные стрессовые ситуации;
- воспалительные процессы мочевыделительной и репродуктивной системы;
- дисбактериоз кишечника;
- длительное или бесконтрольное применение антибиотиков.
Симптомы бактериального вагиноза
Сразу же стоит отметить, что заболевание не имеет характерных признаков. Зачастую его единственным симптомом являются обильные выделения из влагалища с неприятным рыбным запахом.
В самом начале развития патологического процесса выделения имеют белый или сероватый цвет. При длительном течении того недуга они могут приобретать густую консистенцию с желто-зеленым оттенком. По своему виду они напоминают творог, пенятся, становятся липкими и тягучими.
Таких признаков воспалительного процесса, как отек и гиперемия, при вагинозе нет, это и является отличительным признаком от вагинита. Часто заболеванию сопутствуют такие патологические процессы: цервицит, эрозия, рубцевание. Примерно в пятидесяти процентах случаев у пациенток наблюдается присоединение вагинита.
Наиболее частыми признаками заболевания являются следующие симптомы:
- обильные серовато-белые выделения однородной кремовой консистенции, которые равномерно распределяются по стенкам влагалища;
- дискомфорт при интимной близости;
- болевые ощущения в области промежности;
- нарушения мочеиспускания.
Если заболевание длится более двух лет, характерно появление таких признаков:
- выделения меняют свой цвет и консистенцию, напоминая творожистую массу;
- бели становятся темно-зелеными;
- к инфекционному процессу присоединяется патогенная флора, что приводит к воспалению влагалища, проявляющееся в виде отека и покраснения;
- бели легко убираются со стенок влагалища при помощи ватного тампона;
- частое и болезненное мочеиспускание;
- зуд в районе вульвы.
Виды бактериального вагиноза
Существует несколько классификаций бактериального вагиноза. В зависимости от клинических проявлений заболевание делится на следующие группы:
- бессимптомная;
- моносимптомная;
- полисимптомная.
По характеру патологического процесса недуг бывает:
- острым;
- хроническим;
- рецидивирующим.
В зависимости от степени тяжести бактериальный вагиноз протекает в таких формах, а именно:
- стадия компенсации. Компенсированный тип проявляется в виде небольшого уменьшения количества лактобактерий. На этой стадии происходит заселение микроорганизмов, которые проникли в организм извне;
- субкомпенсированная стадия. Уменьшение лактобактерий происходит в значительной форме и происходит активизация условно-патогенных микроорганизмов;
- стадия декомпенсации. Лактобактерии полностью отсутствуют. Присутствует выраженная клиническая симптоматика и такой патологический процесс требует проведения длительной лечебной терапии.
Бактериальный вагиноз при беременности
Часто заболевание диагностируется в период беременности. Согласно статистики, недуг встречается у каждой пятой женщины.
У беременных женщин меняется гормональный фон, иммунная система ослабевает, таким образом создаются благоприятные условия для развития недуга. По своим проявлениям в период беременности заболевание ничем не отличается, также женщину беспокоят густые пенистые выделения с неприятным запахом несвежей рыбы.

Бактериальный вагиноз представляет опасность как для матери, так и для развивающегося плода:
- на ранних сроках может возникнуть самопроизвольный аборт;
- заболевание, развивающееся во втором или третьем триместре, грозит инфицированием плода, что может привести к преждевременному излитию вод;
- преждевременные роды;
- осложнения при родовой деятельности;
- гнойно-септические осложнения в послеродовой период.
Для лечения беременных женщин предпочтительнее применять местные, нежели системные препараты. Обычно назначаются средства, в состав которых входит метронидазол. Применяются такие препараты в виде вагинальных пилюль или гелей. Также врачи назначают беременным женщинам и такие средства: Трихопол, Метрогил, Тиберал.
Вышеупомянутые средства назначаются со второго триместра беременности, так в первом идет закладка жизненно важных органов и систем. Если же есть реальная угроза для матери или ребенка, тогда врач может принять решении о назначении противомикробных средств на более раннем сроке.
Назначаются женщинам также и препараты, содержащие лактобактерии для восстановления микрофлоры. Они могут использовать как вовнутрь, так и в виде спринцеваний. Лечение проводится под строгим наблюдением врача.
к содержанию ↑Прогноз
Несмотря на лечение, в некоторых случаях могут возникать рецидивы на любом этапе после окончания терапии. Скорее всего это связано с тем, что антибиотики, воздействующие на патогенную микрофлору, мешают быстрому созданию благоприятных условий для активного размножения полезных бактерий.
По этой причине в состав комплексной терапии должны входить пробиотические препараты. Их действие направлено на восстановление естественного баланса микрофлоры, что послужит хорошей профилактикой рецидивов.
к содержанию ↑Диагностика
Наиболее информативным методом диагностики является микроскопическое исследование гинекологического мазка. Под микроскопом специалист обнаруживает ключевые клетки – явный признак гарднереллеза. Также проводится бактериологическое исследование, что поможет идентифицировать возбудителя.
Уже по одним лишь клиническим симптомам специалист может заподозрить наличие вагиноза, но точный диагноз ставится на основании данных лабораторных анализов. Гинеколог проводит осмотр, в ходе которого он обнаруживает характерные для недуга выделения.
к содержанию ↑Бактериальный вагиноз у мужчин
Многие специалисты считают не корректным употреблять само выражение «бактериальный вагиноз» по отношению к мужчинам, ведь это дисбактериоз влагалища. Все же, возбудители этого нарушения – гарднереллы – могут провоцировать развитие патологического процесса и в мужском организме.

Проникать возбудители гарднереллеза могут при половом контакте. В отличие от женского организма, гарднереллы не являются естественными обитателями организма мужчины. Именно по этому причине, заболевание у мужчин лечится как половая инфекция.
В большинстве случаев возбудитель заболевания легко проникает в мужской организм и так же быстро через два-три для спокойно выводится. Иногда может наблюдаться хроническое носительство, при котором никаких клинических проявлений нет. Опасность заключается лишь в том, что мужчина может не знать о носительстве, но при этом передавать своей партнерше гарднереллы.
Иногда эти микроорганизмы во время полового акта могут проникнуть в мочеиспускательный канал и послужить причиной вяло текущего воспалительного процесса. В этой ситуации из полового члена появляются зеленые выделения. Которые практически не беспокоят мужчину. А иногда это может привести к развитию уретрита с появлением боли и жжения при мочеиспускании, это конечно же требует лечебной терапии.
к содержанию ↑Как передается бактериальный вагиноз
Бактериальный вагиноз – это не венерическое заболевание!
Вообще возбудители заболевания, в частности, гарднереллы, могут передаваться половым путем, но это не послужит причиной развития дисбактериоза, ведь эти микроорганизмы в незначительном количестве входят в состав естественной микрофлоры. Если иммунитет в норме, то защитные механизмы организма просто не дадут условно-патогенному организму прикрепиться к поверхности клетки и тем более проникнуть глубже.

Тогда какую же роль играют незащищенные половые контакты в возникновении заболевания? Тут дело совершенно не в заражении, а в том, что частая смена полового партнёра нарушает естественный баланс микрофлоры.
к содержанию ↑Когда стоит обратиться к врачу?
Рассмотрим причины, которые могут послужить поводом обращения к специалисту:
- инфекционный процесс возник впервые. Врач поможет выявить этиологический фактор и расскажет о характерных симптомах, а также расскажет, как с ними бороться;
- заболевание возникло не впервые, но симптомы в этот раз отличаются;
- у вас появился новый половой партнер. Признаки заболеваний, передающихся половым путем, по своим проявлениям схожи с бактериальным вагинозом;
- повышенная температура и неприятный запах из влагалища;
- несмотря на самостоятельное лечение, выздоровление так и не наступило.
Чем лечить бактериальный вагиноз?
Бактериальный вагиноз у женщин лечится в два основных этапа:
- Восстановление физиологических свойств влагалища, укрепление защитных сил организма, нормализация гормонального фона и борьба с возбудителями заболевания.
- Восстановление естественного баланса микрофлоры влагалища.
Помимо основного лечения, больному назначаются иммунокоррегирующие и десенсибилизирующие средства. Не целесообразно проводить лечение половому партнеру.

Препараты от бактериального вагиноза
Лекарственные средства используются после врачебного назначения. Самолечение недопустимо.
Эубиотики
Рассмотрим схему лечения эффективными эубиотиками:
- Бактисубтил. Одна капсула выпивается за один час до приема пищи три-четыре раза в день;
- Хилак форте. По пятьдесят капель три раза в день;
- Линекс. Принимается по два драже трижды в день.
Свечи от бактериального вагиноза
Вагинальные свечи действуют непосредственно в очаге патологического процесса. Действующее вещество практически не всасывается в кровь, а значит вызывает минимум побочных эффектов.
Далее представлен список действенных свечей при бактериальном вагинозе:
- Экофемин. В состав препарата входят живые лактобактерии. Суппозитории вводятся на протяжении десяти дней два-три раза в сутки;
- Бифидумбактерин. Содержит бифидобактерии. Достаточно вводить одну свечу перед сном в течение десяти дней;
- Гексикон. Содержит хлоргексидин. Особенностью Гексикона является то, что он губительно воздействует на патогенные микроорганизмы, при этом не оказывая влияния на молочнокислые бактерии. Вводятся суппозитории по одной-две штуки в течение 10 дней.
Схема лечения бактериального вагиноза
Для начала рассмотрим стандартную схему лечения системными препаратами:
- Орнидазол. Разовая дозировка составляет 500 мг. Принимать средство следует два раза в день на протяжении одной недели;
- Метронидазол. Схема использования точно такая же;
- Клиндамицин. Разовая дозировка – 300 мг. Принимать таблетки необходимо дважды в день на протяжении семи дней.
Теперь поговорим о схеме применения местных препаратов:
- Нео-пенотран. На протяжении семи дней два раза в сутки интравагинально вводится свеча;
- Тержинан. Одну свечу вводят глубоко во влагалище дважды в сутки в течение пяти дней;
- Крем Клиндамицин. Полный аппликатор вводится перед сном на протяжении семи дней.
Как лечить вагиноз дома
Рассмотрим несколько способов лечения заболевания в домашних условиях:
- если заболевание только начало развиваться, хорошую помощь могут оказать спринцевания. В качестве раствора подойдет молочная или борная кислота. Жидкость для проведения процедуры должна быть теплой, но ни в коем случае не горячей. Достаточно одного-двух спринцеваний в день;
- можно использовать тампоны интравагинально. Смачиваются они в аскорбиновой или молочной кислоте. Также тампоны смазываются мазями с метронидазолом. Тампон оставляется во влагалище в течение двадцати минут, после чего не следует подмываться. Проделать необходимо десять таких процедур, но эффект уже виден после третьего применения.
Народные средства от бактериального вагиноза
Лечение с помощью нетрадиционных методик более длительное, но зато наиболее безопасное. Но это при условии, что они грамотно используются. Народные средства – это не альтернатива медикаментозному лечению, а лишь вспомогательная помощь. Применять их можно с позволения врача.
Рассмотрим наиболее действенные рецепты:
- сидячие ванночки. Длительность такой процедуры составляет пятнадцать минут. Они быстро убирают зуд. Для их проведения понадобится два стакана травяного настоя, которые смешиваются с десятью литрами теплой воды. Настои можно готовить из следующих лекарственных растений: кора дуба, ромашка, полынь, зверобой, календула, одуванчик и др.;
- настои для приема вовнутрь. Возьмите в равных пропорциях следующие ингредиенты: корень девясила, листья березы, мяту, ромашку, солодку, чабрец. Одну столовую ложку измельченного сырья заливают полулитрами кипятка. Средство должно настояться в течение шести часов. После того, как оно будет процежено, настой готов к употреблению. Лечение длится на протяжении трех месяцев. По половине стакана средство пьют за полчаса до приема пищи;
- ватные тампоны смачиваются в настое и вводятся во влагалище. Для приготовления лекарственного средства понадобится: корень алтея, зверобой, лабазник, листья одуванчика, черника и календула. Компоненты берутся в равных пропорциях, заливаются кипятком и несколько часов средство должно настояться.
Профилактика
Каждой женщине, особенно тем, кто уже пролечился по поводу гарднереллеза, важно соблюдать простые, но эффективные меры профилактики:
- должное соблюдение правил интимной и половой гигиены;
- при случайных половых контактах использование барьерных методов контрацепции;
- своевременное лечение воспалительных процессов мочеполовой системы;
- полноценный сон и борьба со стрессовыми ситуациями;
- сбалансированное питание;
- рациональное использование антибиотиков;
- нормализация гормонального фона;
- предупреждение развития дисбактериоза кишечника;
- регулярное обращение к гинекологу.
Итак, бактериальный вагиноз – это заболевание, при котором происходит нарушение в естественном балансе микрофлоры слизистой оболочки влагалища. К его появлению могут привести целый ряд причин, среди которых можно выделить изменение гормонального фона и ослабление иммунитета. Одним из главных признаков недуга являются обильные выделения из влагалища бело-серого цвета с рыбным запахом.
Лечением бактериального вагиноза должен врач. Все начинается с диагностического обследования и постановки точного диагноза. Точное соблюдение лечебной схемы, мер профилактики, а также устранение провоцирующих факторов поможет избавиться от недуга раз и навсегда!
bubblemom.ru
Бактериальный вагиноз: признаки, схема лечения, отзывы
Для каждой женщины очень важно правильное соблюдение интимной гигиены, однако, иногда, несмотря на все усилия, могут возникать «неприятные проблемы» в виде неприятного запаха из влагалища. Такой симптом может быть признаком бактериального вагиноза, который может принести определенный дискомфорт в жизнь любой женщины.
Вконтакте
Google+
Мой мир
Как правило, неприятный запах из половых органов у женщины указывает на наличие инфекций. Запах возникает из-за газа, который выделяют патогенные микроорганизмы в процессе жизнедеятельности. Он может быть разным:
- гнилостным,
- кислым,
- разным по интенсивности,
- сопровождаться сильным зудом.
Почему появляется неприятный запах из влагалища
Неприятный запах из половых органов является очень тревожным симптомом, особенно если к нему присоединяются еще какие-либо симптомы. Главными факторами вызывающими неприятный запах являются:
- бактериальный вагиноз,
- кандидоз,
- гарднереллез,
- кольпит,
- хронические воспалительные заболевания матки и придатков.
Для каждого из этих заболеваний характерна своя симптоматика, однако неприятный запах присутствует всегда. Заболевания не возникают на пустом месте, поэтому важно избегать возможных факторов риска, приводящим к ним:
- Отсутствие личной гигиены.
- Неправильное спринцевание.
- Беспорядочные половые связи.
- Незащищенные сексуальные контакты.
Важно! Нельзя самостоятельно пытаться избавиться от неприятного запаха из влагалища, так как важно убрать не запах, который является лишь симптомом, а вылечить заболевание его вызвавшее.
Признаки бактериального вагиноза
К сожалению долгое время заболевание может протекать совершенно бессимптомно, более того симптомы могут возникать спонтанно и так же исчезать.
Внимание! Около 50% женщин узнает о своем заболевании во время планового осмотра у гинеколога.
Главным симптомом заболевания являются выделения из половых органов, они могут быть жидкими или водянистыми, цвет белый или серый, обычно с характерным запахом «рыбы», в редких случаях запах отсутствует.
Кроме этого есть и другие симптомы вагиноза:
- жжение во время мочеиспускания;
- зуд наружных половых органов.
При бактериальном вагинозе также часто беспокоит боль во время полового акта.
Важно! Количество выделений увеличивается перед менструацией или после полового акта.
Гинекологи в зависимости от симптоматики выделяют две разновидности заболевания:
- Бессимптомный.
- С клиническими проявлениями.
В том случае если заболевание не лечится на протяжении нескольких лет, то бели становятся плотными и тягучими, и приобретают серо-зеленый цвет. Количество выделений может увеличиться с 4 мл до 20 мл.
В независимости от схемы лечения бактериального вагиноза в каждом втором случае возникает рецидив заболевания независимо от схемы лечения.
Диагностика
Довольно часто о своем диагнозе женщина узнает во время профилактического осмотра у гинеколога. Врач начинает подозревать наличие бактериального вагиноза, во время взятия обязательного мазка по характерному запаху влагалищных выделений. Далее мазок отправляется на клиническое исследование, которое показывает, что клетки влагалищного эпителия покрыты большим количеством коккобацил, а вот лактобациллы которые должны быть выявлены в мазке, отсутствуют.
Так же для диагностики заболевания могут использоваться следующие методы:
- Проведение цитологичекого исследования и полимерной цепной реакции.
- Амино-тест.
- Проведение посева для выявления возбудителя.
- Микроскопический метод с оценкой баллов Nugent.
- Микроскопическое исследование по шкале Хэй-Айсон.
- Микроскопия нативного препарата.
Последние три исследования более популярны в странах Западной Европы.
Как лечить заболевание
Терапия будет успешной, если диагноз поставлен своевременно. Основной принцип лечения это нормализация правильного микробиоценоза половых органов, то есть создание в нем кислой среды, так же обязательным является приостановка роста и размножения бактерий, не свойственных влагалищной микрофлоре. Обязательными являются десенсибилизирующие и иммунокорригирующие препараты.
Как правило, для лечения бактериального вагинита выбирают суппозитории и таблетки, главным действующим веществом которых, является Метронидазол, который является эффективным в борьбе с анаэробными бактериями. Могут применяться такие свечи как:
- Нео-Пеотран;
- Метрогил;
- Флагил;
- Трихопол.
Свечи от бактериального вагиноза необходимо вводить как можно глубже во влагалище на ночь по 1 (реже по 2) штуке.
Так же могут применять гели и крема нанесённые на тампоны, среди них:
- Метрогил-гель;
- Далацин;
- Розекс.
Параллельно с местной терапии женщине необходим и пероральный приём таблеток дозировка 0,5 г дважды в день:
- Метрогил таблетки;
- Трикасайд;
- Эфлоран;
- Метрозол.
Внимание! Во время лечения бактериального вагиноза препаратами с метронидазолом запрещено употреблять алкоголь, так же у пациентов могут возникать побочные реакции — тошнота и металлический привкус во рту.
Вместе с основным лечением женщине назначается прием витамина С, для стимуляции иммунитета и улучшения регенерации тканей. Так же рекомендуется прием антигистаминных средств, например Лоратодина или Супрастина.
Очень важно добиться восстановления микрофлоры влагалища, для этого интравагинально вводятся такие препараты как:
- Бифидумбактерин;
- Лактобактерин;
- Ацилак и др.
Вводить их следует следующим образом — препарат разводят в кипяченой воде, промокают тампон и вводят во влагалище, утром и вечером. Также может использоваться Бифидумбактерин в свечах или Вагилак лактобактерии.
Если заболевание было обнаружено на начальной стадии, то вылечить его можно довольно быстро в течение 5−7 дней.
Важную роль в лечение бактериального вагиноза играет корректировка питания. Из рациона необходимо исключить:
- фаст-фуд;
- кондитерские изделия;
- мучные изделия;
- жирное мясо;
- копчёные продукты;
- консервы.
Внимание! Об излечении от заболевания говорит не отсутствие симптоматики, а лабораторное подтверждение отсутствия патологических микроорганизмов в мазке.
Какие могут быть осложнения
 Несмотря на видимую простоту заболевания, если вагинит не лечить, то это может привести к ряду серьёзных последствий. Таких, как:
Несмотря на видимую простоту заболевания, если вагинит не лечить, то это может привести к ряду серьёзных последствий. Таких, как:
- Повышение риска сальпингита, эндометрита, цервицита.
- Возникновение инфекционных осложнений после оперативных вмешательств, например кесарева сечения.
- Возникновение частых трихомонадных инфекций.
- Бактеримия и сепсис.
- Мочеполовые инфекции.
Кроме того у женщины могут возникать микротрещины на внешних половых органов, доставляющие дискомфорт не только во время полового акта, но и при мочеиспускании.
Особенности бактериального вагиноза при беременности
 Бактериальным вагинитом может заболеть и женщина в период вынашивания ребенка. При этом инфицируются не только внутренние половые органы, но даже плодная оболочка и любая из областей плаценты. Такие осложнения приводят к:
Бактериальным вагинитом может заболеть и женщина в период вынашивания ребенка. При этом инфицируются не только внутренние половые органы, но даже плодная оболочка и любая из областей плаценты. Такие осложнения приводят к:
- преждевременным родам;
- преждевременному излитию околоплодных вод;
- распад оболочки плода;
- разрыв плодной оболочки;
- хориоамниотит.
Таким образом, инфекция перекидывается на плод в утробе матери, может возникнуть гипоксия плода, нарушиться функция плаценты и ее сосудов. Дети, чьи матери инфицированы вагинозом, могут появиться на свет очень слабыми и с маленькой массой тела, к тому же у них может быть диагностирована врожденная пневмония.
В том случае если родоразрешение проходило путем кесарева сечения, то у женщины могут возникнуть многочисленные воспаления, например воспаление тканей матки.
Для избегания подобных осложнений целесообразно проводить мазки на микрофлору на 14−16 неделе беременности.
Для чего назначают препарат Иноферт: инструкция по применению препарата и отзывы тех, кому он помог.
Возможна ли беременности при тератозооспермии прочитайте в этой публикации.
Причины преждевременной эякуляции: http://venerolog-ginekolog.ru/gynecology/diseases/prezhdevremennaya-eyakulyatsiya.html.
Лечение народными средствами
Иногда пациентки не желают лечиться медикаментозно, тогда к ним на помощь приходят народные рецепты.
Важно! Подобное лечение бактериального вагиноза при беременности должно проводиться только после одобрения гинекологом.
Хороший эффект показывают спринцевания:
- Взять по 1 чайной ложке ромашки и подорожника, залить 0,5 кипятка и настоять 30 минут. Полученным настоем спринцеваться два раза в день.
- Чайную ложку цветов черемухи залить 200 воды довести до кипения и варить 15 минут. Полученным отваром спринцеваться один раз в день на ночь.
Кроме спринцевания можно использовать тампоны из марли, пропитанные растительными средствами, например соком алое и оливковым маслом в равных частях, они вводятся во влагалище на ночь.
Двадцатиминутные сидячие ванночки оказывают заметный, облегчающий эффект:
- Замочить 200 грамм коры дуба на 3 часа, далее прокипятить и вылить в ванную. Такая процедура хорошо заживляет микротрещины.
- 2 ст. ложки цветочного меда развести в теплой воде и вылить в ванную.
Важно! Лечиться с помощью ванночек беременным нежелательно!
Вылечить бактериальный вагиноз вовсе не сложно, и первоочередным в таком лечении являются регулярные профилактические осмотры у гинеколога.
О лечении бактериального вагиноза на видео:
Вконтакте
Google+
venerolog-ginekolog.ru

