Лечение бактериального вагиноза — Клиника Здоровье 365 г. Екатеринбург
Бактериальный вагиноз
Симптомы и диагностика бактериального вагиноза
Причины бактериального вагиноза
Профилактика баквагиноза Осложнения баквагиноза
Основные принципы лечения бактериального вагиноза.
- Антибиотики являются основой терапии бактериального вагиноза (БВ).
- Женщины с бессимптомным носительством гарднереллы влагалищной не нуждаются в лечении.
- Исследования, при которых перорально (через рот) и интравагинально назначались препараты, содержащие лактобациллы, показали противоречивые результаты.
- У некоторых женщины с повторными случаями бактериального вагиноза, происходило улучшение после лечения их сексуальных партнеров. Этот подход является спорным.
- Необходимо лечить бактериальный вагиноз у беременных женщин, чтобы уменьшить риск инфекционных осложнений.
- Несмотря на то, что еще не проведено клинических испытаний, рекомендуется лечение бактериального вагиноза перед кесаревым сечением, абдоминальной гистерэктомией (удалением матки) и введением внутриматочной спирали.

- Проведение бесед с пациентками о прекращении спринцеваний, принятия ванн-джакузи и применении вагинальных тампонов.
- Рекомендуется мыться только с использованием гипоаллергенного кускового мыла или без мыла совсем, не рекомендуется применять жидкое мыло и гели для душа.
- Эффективность диет с пробиотиками. (Пробиотики — это бактерийные препараты из живых микробных культур, предназначенные для нормализации микрофлоры кишечника). В отношении эффективности диет с лактобактериями (ацидофилин) разные исследования противоречат друг другу. Одно плацебо контролируемое исследование оценивало эффективность вагинального пробиотического продукта (в каждой капсуле содержалось 8 млрд. единиц полезных для микрофлоры влагалища бактерий-
 Такое лечение привело к снижению рецидивов бактериального вагиноза в течение двух месяцев. Также у женщин, принимавших ранее пробиотики, был более низкий уровень заболеваемости бактериальным вагинозом в течение последующих 2 — 11 месяцев.
Такое лечение привело к снижению рецидивов бактериального вагиноза в течение двух месяцев. Также у женщин, принимавших ранее пробиотики, был более низкий уровень заболеваемости бактериальным вагинозом в течение последующих 2 — 11 месяцев.
Медикаментозное лечение бактериального вагиноза.
Антибиотики являются основой терапии бактериального вагиноза. Обычно врач назначает метронидазол (флагил) или клиндамицин в таблетках или вагинальных свечах. Метронидазол также может быть использован в виде вагинального геля (MetroGel-вагинальный). Терапия должна быть комплексной, чтобы подавить всех возможных возбудителей бактериального вагиноза.
Клиндамицин (Cleocin). Клиндамицин — бактериостатический антибиотик, используемый для подавления грамположительных аэробов, грамположительных и грамотрицательных анаэробов. Применяется в виде капсул и 2% вагинального крема.
Метронидазол (Flagyl). Метронидазол — бактерицидный антибиотик. Антимикробный спектр включает в себя множество грамположительных и грамотрицательных анаэробов и протозойных микроорганизмов.
В неосложненных случаях бактериальный вагиноз (БВ), как правило, исчезает после стандартного лечения антибиотиками. В некоторых случаях бактериальный вагиноз не исчезает после одного курса лечения, но может исчезнуть после второго курса лечения тем, же антибиотиком. Другой вариант терапии заключается в смене антибиотика (например, сначала применялся метронидазол, а на второй курс назначается клиндамицин или одновременно клиндамицин с метронидазолом). Назначение метронидазола предпочтительнее, поскольку после его применения количество полезных Н2O2-продуцирующих лактобацилл восстанавливается во влагалище быстрее. При рецидивах целесообразно использование других диагностических тестов, например, ДНК-тестов, которые помогают более точно определить вид бактерий, что позволит правильно подобрать лечение антибиотиками.
У некоторых женщин с повторными эпизодами бактериального вагиноза проводится лечение и сексуальных партнеров антибиотиками, действующих на влагалищную гарднереллу, если при посевах она выявляется, однако целесообразность такого лечения является спорным вопросом, так как при проведении исследований эффективность лечения мужчин — партнеров для большинства пациенток не подтвердилась.
После лечения рекомендуются повторные исследования мазков, потому что у пациентки могут проявиться другие инфекции, например такие как грибы Candida. В заключении необходимо отметить, что лечение метронидазолом и клиндамицином может изменить флору влагалища и предрасполагает пациентку к развитию вагинального кандидоза.
Тройной эффект в лечении вагинитов
|
Инфекционные заболевания вульвы и влагалища являются наиболее распространенными в гинекологической практике. К основным формам вагинитов относятся кандидозный вульвовагинит, бактериальный вагиноз и трихомонадный вагинит [1, 2], нередки случаи смешанных видов инфекции. Вагиниты, обусловленные сочетанным воздействием не менее двух патогенных факторов, например, бактериальный вагиноз и кандидозный вульвовагинит, отмечаются достаточно часто, составляя приблизительно 30% всех случаев [3–6]. Поскольку симптомы различных форм вагинитов не являются специфическими, правильная диагностика невозможна без лабораторного подтверждения. Достаточно большое число случаев рецидивирующего течения вагинитов обусловило необходимость создания препарата, который обеспечивал бы эффективную терапию всех трех форм вагинитов.
КАНДИДОЗНЫЙ ВУЛЬВОВАГИНИТ
В настоящее время эпидемиологических данных о кандидозном вульвовагините недостаточно. В большинстве случаев распространенность заболевания оценивают на основании результатов, полученных при первичном осмотре. Кандидозный вульвовагинит нередко диагностируют без использования микроскопических и микробиологических методов исследования, поэтому примерно у половины женщин, которым поставлен такой диагноз, имеется другое заболевание [7]. При неосложненных формах инфекции высокоэффективными являются современные противогрибковые средства, обычно назначаемые однократно или короткими курсами. При местном использовании противогрибковых средств излечение превышает 80% [8].
В большинстве случаев распространенность заболевания оценивают на основании результатов, полученных при первичном осмотре. Кандидозный вульвовагинит нередко диагностируют без использования микроскопических и микробиологических методов исследования, поэтому примерно у половины женщин, которым поставлен такой диагноз, имеется другое заболевание [7]. При неосложненных формах инфекции высокоэффективными являются современные противогрибковые средства, обычно назначаемые однократно или короткими курсами. При местном использовании противогрибковых средств излечение превышает 80% [8].
ТРИХОМОНАДНЫЙ ВАГИНИТ
Трихомонадный вагинит широко распространен во всем мире.
Течение трихомониаза может быть различным: от бессимптомного носительства до выраженных клинических проявлений острого воспаления. Неизлеченный трихомониаз в период беременности протекает так же, как у небеременных женщин, и может привести к преждевременному разрыву плодных оболочек, преждевременным родам, развитию параметрита после гистерэктомии [9].
Базисную терапию проводят с использованием препаратов группы 5-нитроимидазола — метронидазола и тинидазола [10].
БАКТЕРИАЛЬНЫЙ ВАГИНОЗ
Бактериальный вагиноз — весьма распространенное заболевание среди женщин репродуктивного возраста. Заболеваемость зависит от исследуемой популяции: среди пациенток клиник планирования семьи и у студенток она составляла от 17 до 19%; в клиниках, где лечились женщины с инфекциями, передающимися половым путем, — от 24 до 37%; у беременных — от 10 до 29% [18].
Эффективность лечения была низкой при использовании эритромицина и тетрациклина [13]. Удовлетворительные результаты лечения отмечены только при использовании ампициллина (в среднем у 66%) и амоксициллина. Наиболее целесообразно использование метронидазола. Результаты большинства исследований, в которых применяли метронидазол в различных дозах — от 800 до 1200 мг в сутки в течение недели, продемонстрировали достижение клинического эффекта более чем в 90% случаев [13, 14].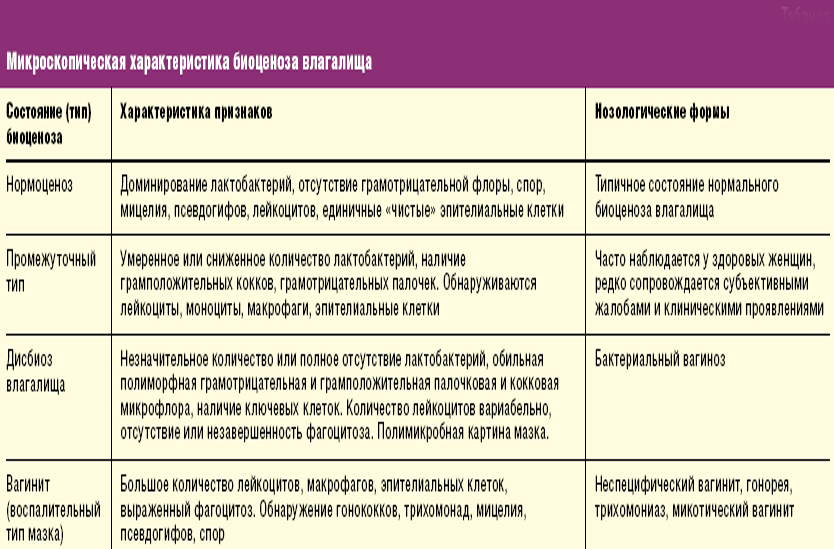
Поскольку клинические признаки и симптомы описанных выше форм вагинитов сходны, диагностика не должна основываться только на клинических проявлениях [2–6]. Для проведения дифференциальной диагностики и постановки правильного диагноза необходимы лабораторные методы исследования. В ряде случаев идентификация возбудителя, вызвавшего заболевание, значительно затруднена вследствие влияния различных факторов, таких, как качество аппаратуры, недостаточная квалификация врача-лаборанта, малое количество микроорганизмов в исследуемом материале или наличие сочетанной формы инфекции, вызванной не менее чем двумя различными возбудителями [2, 3]. Диагностика заболевания только на основании клинических признаков часто бывает неадекватной.
В обзоре результатов исследования, проведенного в США, представлены сравнительные данные диагнозов, поставленных в кабинете врача и в лаборатории [16]. Диагноз «кандидоз», установленный врачом, только в 39,6% случаев подтвердился результатами лабораторного исследования; «трихомониаз» и «бактериальный вагиноз» — в 75 и 76,5% соответственно.
В том случае, если у пациенток выявляли смешанную инфекцию, процент правильной диагностики по клиническим признакам для кандидозного вульвовагинита составил 49,3, для трихомонадного вагинита — 83,6, для бактериального вагиноза — 59,7 [16].
Необходимо учитывать то, что для выполнения лабораторных тестов необходимо время. Но в некоторых клинических случаях поставить диагноз с помощью лабораторных тестов невозможно. Таким образом, лечение обычно приходится начинать до получения результатов микробиологических анализов.
В тех случаях, когда причина вагинита не установлена или заболевание вызвано несколькими возбудителями, большую ценность представляет препарат, который мог бы оказать лечебное воздействие при кандидозном, трихомонадном, бактериальном вагинитах и их смешанных формах.
Таким образом, возникла необходимость в лекарственном средстве, которое обеспечивало бы эффективную терапию указанных форм вагинитов и позволяло начать лечение до получения результатов микробиологического анализа.
Препарат Нео-Пенотран продемонстрировал высокую эффективность в отношении наиболее частых возбудителей вагинита.
Влагалищные суппозитории Нео-Пенотран — комбинация двух эффективных компонентов, широко использующихся для лечения кандидозного вульвовагинита, бактериального вагиноза и трихомонадного вагинита. Препарат содержит метронидазол в оптимальной дозировке — 500 мг, а также миконазол нитрат — 100 мг. Схема лечения: один суппозиторий на ночь и один утром в течение 7 дней, в случае рецидивирующей инфекции и при формах вагинита, резистентных к другим видам лечения, — в течение 14 дней. Благодаря системному всасыванию метронидазола поддерживается его стабильный уровень в крови, сравнимый с таковым при приеме внутрь в дозе 200 мг.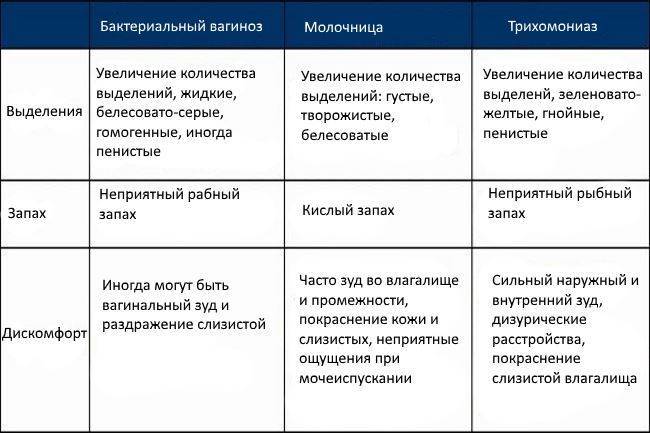 Миконазол нитрат не оказывает выраженного системного действия.
Миконазол нитрат не оказывает выраженного системного действия.
Результаты клинических исследований [17] свидетельствуют, что длительность лечения — 2 раза в сутки в течение 7 дней или 2 раза в сутки в течение 14 дней — эффективны и, по клиническим и микробиологическим данным, обеспечивают высокий процент излечения. Так, полное клиническое излечение при различных типах вагинитов составило от 73 до 85,7%. Излечение по данным микробиологического исследования при кандидозном вульвовагините составило от 86 до 97,6%, при бактериальном — от 89,5 до 95,2%.
Результаты исследования [17] эффективности Нео-Пенотрана при смешанных формах вагинитов также свидетельствуют о высокой эффективности препарата. Излечение по микробиологическим показателям при смешанной инфекции составило 86%. Полная эрадикация возбудителей была достигнута у 93% пациенток с сочетанной трихомонадной и бактериальной инфекцией и у 73% — с сочетанной бактериальной и кандидозной инфекцией. Общее клиническое излечение составило 91%.
Общее клиническое излечение составило 91%.
Нео-Пенотран хорошо переносился, побочные эффекты отсутствовали или были слабо выражены. Только у двух женщин на 2-й день лечения была отмечена незначительная локальная реакция — гиперемия слизистой оболочки влагалища. Эти проявления купировались самостоятельно и не требовали дополнительного лечения.
Таким образом, влагалищные суппозитории Нео-Пенотран — высокоэффективное средство для лечения наиболее распространенных форм вагинитов, а именно кандидозного, бактериального и трихомонадного, а также смешанных видов инфекции.
Особую ценность представляет возможность незамедлительного назначения Нео-Пенотрана при клиническом выявлении вагинита независимо от вида инфекции (моно- или смешанной), поскольку нет необходимости ожидать результатов микробиологического исследования, а также в том случае, если не удается получить эти данные. Правильная диагностика и назначение адекватной терапии имеют большое значение для успешного лечения вагинита, поскольку в противном случае возможны персистирование и рецидивирование инфекции.
Благодаря высокой терапевтической эффективности Нео-Пенотрана, в которой убедились и врачи, и пациенты, препарат быстро стал «бестселлером» в своей лекарственной группе.
В Турции в 1-й год применения Нео-Пенотран завоевал 20% рынка лекарственных средств, используемых для лечения вагинита, и сегодня его доля составляет 30% (по данным IMS, 1994). Подобная ситуация повторялась практически во всех странах, где препарат регистрировался. В настоящее время он зарегистрирован в 19 странах.
Интересен факт, что в России, где препарат был выведен на рынок в начале нынешнего года, быстро растущий спрос на него в 4 раза превысил первоначальные ожидания, и это с учетом высокой конкуренции на российском фармацевтическом рынке.
В настоящее время завершается процесс регистрации Нео-Пенотрана в Италии и планируется в других странах Европейского Союза.
Таким образом, Нео-Пенотран становится глобальным брендом и можно только приветствовать тот факт, что преимущества простого лечения сложных заболеваний стали доступными для украинских женщин.
Татьяна Прудкая, менеджер по дерматологии компании «Шеринг АГ»
ЛИТЕРАТУРА | |
|
Бактериальный вагиноз — симптомы и лечение
Гарднереллез (он же бактериальный вагиноз) – дисбактериоз микрофлоры влагалища, симптомы которого заставляют не малое число женщин репродуктивного возраста обращаться за консультацией к гинекологу.
Ранее это гинекологическое заболевание, возбудителем которого является микроорганизм гарднерелла, считалось безопасным и не вызывающим серьёзных осложнений. Однако сейчас доказано, что запущенный гарднереллез не только повышает риск заражения половыми инфекциями, но и может привести к ряду осложнений во время беременности и родов, а также привести к воспалению придатков матки.
Именно поэтому при малейших признаках бактериального вагиноза необходимо обратиться к врачу-гинекологу и пройти соответствующее лечение.
Симптомы бактериального вагиноза
Бактериальный вагиноз может протекать и бессимптомно, но в основном женщины приходят на консультацию гинеколога по поводу эстетического дискомфорта, вызванного обильными выделениями белого или серого цвета, часто сопровождающимися неприятным рыбным запахом. Данные выделения из влагалища могут усиливаться после полового акта или перед критическими днями.
Бактериальный вагиноз является хроническим заболеванием, поэтому протекает с периодами обострения и затишья. И вот эти самые периоды затишья часто становятся причиной того, что многие женщины откладывают визит к гинекологу на потом, до следующего обострения, и так по замкнутому кругу.
В итоге гарднереллез за месяцы, а то и годы комфортного существования в организме начинает только прогрессировать, а дисбаланс микрофлоры влагалища может повлечь за собой достаточно серьёзные хронические заболевания мочеполовой системы, которые имею прямое отношение к репродуктивной функции организма.
Поэтому, почувствовав малейший дискомфорт или заметив непривычные для вашего организма выделения, позаботьтесь о своём здоровье заблаговременно – консультация гинеколога в таких случаях просто необходима.
Диагностика бактериального вагиноза
Диагностика бактериального вагиноза проводится достаточно легко. После общего осмотра, гинеколог берёт общий мазок на флору. Далее лабораторные исследования показывают преобладание тех или иных бактерий.
Характерным признаком бактериального вагиноза является значительное снижение доли молочнокислых бактерий, но преобладание гарднерелл, гемофилюсов и других. Все эти бактерии в сбалансированном количестве имеются у каждой здоровой женщины. Поэтому ДНК-диагностика (ПЦР) и ПИФ не проводятся, так как данные виды гинекологических анализов показывают только наличие бактерий, а не их количественное соотношение, что имеет первоочередное значение при постановке диагноза «бактериальный вагиноз». (Именно «вагиноз», а не «вагинит», так как при бактериальном вагинозе отсутствует воспалительный процесс).
Лечение бактериального вагиноза
Лечение бактериального вагиноза состоит из двух этапов.
- На первом этапе устраняются патогенные бактерии: назначаются препараты для местного применения (вагинальные таблетки или свечи с содержанием антибиотиков и антисептиков). В случае индивидуальной непереносимости или аллергических реакций, могут быть назначены антибиотики в таблетках для приёма внутрь.
- Второй этап заключается в населении влагалища нормальной микрофлорой, что достигается путём приёма препаратов содержащих живые бактерии (лактобактерии).
Так как бактериальный вагиноз всегда влечёт за собой снижение иммунитета стенок влагалища, а приём антибиотиков усугубляет ситуацию, убивая наряду с патогенными бактериями и полезные, то обязательно назначается курс иммунокоррекции.
Все необходимые для лечения гарднереллеза препараты врач-гинеколог назначает индивидуально для каждой пациентки, исходя из результатов полученных анализов.
Критериями излечения пациентки от бактериального вагиноза или гарднереллеза являются нормализация влагалищного мазка и прекращение выделений.
До окончания курса лечения следует избегать незащищенных презервативом половых контактов.
Для дальнейшей профилактики, а также поддержания здоровой микрофлоры, гинекологи рекомендуют диету, обогащенную кисломолочными продуктами. Но только в том случае, если у вас не обнаружены какие-либо половые инфекции, возбудителем которых являются хламидии, гонококки, трихомонады и другие, так как они превосходно размножаются в кислой среде. При наличии заболеваний передающихся половым путём, кисломолочная диета рекомендована исключительно в случае их полного излечения.
Причины возникновения бактериального вагиноза
Гарднереллез обусловлен дисбалансом микрофлоры влагалища, а вот дисбаланс этот может быть спровоцирован следующими факторами:
- Длительный приём антибиотиков широкого спектра действия
- Длительное применение вагинальных свечей
- Использование контрацептивов со спермицидной смазкой
- Недавняя смена полового партнёра
- Беспорядочная половая жизнь
- Частое спринцевание
- Хирургическое вмешательство
- Снижение иммунитета
- Исключение из рациона питания кисломолочных продуктов
- Частое использование тампонов и прокладок, ношение плотно-прилегающего синтетического белья, что препятствует поступлению во влагалище кислорода, убивающего вредные анаэробные бактерии
- Перенесенные половые инфекции
- Использование внутриматочных контрацептивов
- Дисбактериоз ЖКТ (желудочно-кишечного тракта
Заведующая гинекологическим отделением
Карапетян Гаяне Артаваздовна
Антибактериальная терапия половых партнеров женщин с бактериальным вагинозом
Вопрос обзора
Мы оценивали эффективность (у женщин) и безопасность (у мужчин) одновременного лечения антибиотиками половых партнеров женщин, получающих лечение по поводу бактериального вагиноза (БВ).
Актуальность
Бактериальный вагиноз (БВ) — это инфекция, распространенность которой составляет от 10% до 50% во всем мире. БВ приводит к дисбалансу нормальной микрофлоры влагалища. Микроорганизмы, вызывающие БВ, были выделены из нормальной флоры мужских половых путей, и их присутствие может быть связано с рецидивом инфекции после лечения антибиотиками. Таким образом, лечение половых партнеров может иметь преимущества в снижении риска рецидива инфекции и, возможно, уменьшении заболеваемости.
Характеристика исследований
Исследователи Кокрейн провели поиск доступной литературы по состоянию на 23 июля 2016 года и включили в обзор семь испытаний с участием 1026 человек. Клинические испытания включали сексуально активных небеременных женщин в возрасте от 17 до 56 лет, состоящих или не состоящих в браке, с симптоматическим БВ. В четырех исследованиях участвовали только женщины, состоящие в моногамных гетеросексуальных отношениях, в остальных испытаниях такая информация отсутствовала. В шести испытаниях для лечения полового партнера использовали 5-нитроимидазолы, в четырех испытаниях использовали метронидазол, и в двух испытаниях использовали тинидазол; только в одном исследовании проводили лечение линкозамидами. В пяти испытаниях сравнивали антибиотик с плацебо (854 участника), и в двух испытаниях сравнивали лечение антибиотиками с отсутствием вмешательства (172 участника). Фармацевтические компании финансировали четыре из проведенных испытаний.
Основные результаты
По сравнению с плацебо, антибактериальная терапия половых партнеров женщин, получавших лечение по поводу БВ, не оказала влияния на клиническое или симптоматическое улучшение у женщин, независимо от периода времени, в течение которого проводилась оценка исходов испытания (на протяжении первой недели, между первой и четвертой неделями, или после четвертой недели). Кроме того, антибактериальная терапия полового партнера, возможно, не влияет на риск рецидива БВ в течение 12 недель после лечения, но может увеличить частоту неблагоприятных событий, о которых сообщали половые партнеры. По сравнению с отсутствием вмешательства, лечение половых партнеров женщин с БВ, возможно, не влияет на снижение частоты рецидивов или частоту клинического или симптоматического улучшения при оценке между первой и четвертой неделями, или после четвертой недели, соответственно.
Качество доказательств
Качество доказательств в отношении исходов клинического или симптоматического улучшения было высоким. Качество доказательств в отношении рецидивов было очень низким из-за некоторых ограничений, связанных с риском смещения и неточностью.
Рецидивирующие формы бактериального вагиноза: долгосрочное решение | partners
Одной из самых частых жалоб в практике врача-гинеколога были и остаются патологические выделения из влагалища. Симптом, нередко кажущийся самим пациенткам незначительным, требует тщательной диагностики, так как обычно связан с инфекционной патологией половых путей и высоким риском грозных осложнений.
В 61-87% случаев выделения являются симптомом бактериального вагиноза – инфекционного невоспалительного синдрома, характеризующегося нарушением влагалищного микробиоценоза1. По разным данным среди всех вульвовагинальных инфекций доля бактериального вагиноза составляет от 12 до 80%2. Повышенный интерес к этому заболеванию объясняется не столько тяжестью клинических проявлений, сколько его неразрывной связью с воспалительными заболеваниями женской мочеполовой системы и осложнениями беременности и родов.
Несмотря на частоту заболевания, непрекращающиеся исследования и обилие фармпрепаратов, призванных бороться с патогенной микрофлорой, частота рецидивов бактериального вагиноза очень высока. Через 3 месяца после лечения она составляет 15-30%, а через 6–8 месяцев достигает 75–80%3. Тактика ведения рецидивирующего бактериального вагиноза остается во многом неопределенной и остается на личное усмотрение специалиста.
Среди причин высокой частоты рецидивов можно отметить, во-первых, специфические патогенетические механизмы развития заболевания, обеспечивающие устойчивость бактериальных агентов к таким классическим антибактериальными средствам, как метронидазол4, а во-вторых – низкую приверженность к лечению со стороны пациенток. Малозначительность симптоматики редко заставляет женщин завершать длительный курс терапии, особенно если он требует докупать новые упаковки препарата. Даже минимальное улучшение нередко расценивается ими как достаточный успех. В то же время незаконченная терапия повышает риск формирования резистентности к препаратам, вероятность скорого рецидива и развития осложнений5. Стоит также отметить, что применение комбинированных средств, также в изобилии присутствующих на рынке, приводит к суммированию вероятности побочных явлений, характерных для каждого из ее компонентов6, что не увеличивает комплаентность пациенток.
Таким образом, сегодня необычайно высока необходимость в препаратах, учитывающих патогенез бактериального вагиноза и направленных против бактерий, ответственных за формирование устойчивости и определяющих тенденцию к рецидивированию. Большим плюсом для лекарственного средства будет также его эффективность при кратком курсе применения, который повысит приверженность к терапии. На данный момент этим критериям соответствует только Далацин® — оригинальный клиндамицин – от компании Pfizer.
Влагалищный микробиоценоз в норме и в патологии
Многокомпонентая микроэколологическая система влагалища в норме обеспечивает местный иммунитет и успешно защищает репродуктивные органы женщины. Основными ее представителями являются лактобактерии разных видов, как анаэробы, так и аэробы, объединенные под общим названием «палочки Дедерлейна». Они составляют более 95% всей микрофлоры влагалища. Покрывая слизистую, они образуют механический барьер, препятствующий адгезии к эпителиальным клеткам патогенных и условно-патогенных бактерий. Они стимулируют образование интерферона и продукцию лизоцима. Перерабатывая гликоген в молочную кислоту, лактобактерии повышают кислотность влагалища, которая наравне с синтезируемой ими перекисью водорода подавляет рост анаэробных бактерий7.
Микрофлора влагалища очень чувствительна к экзогенным и эндогенным факторам. Частые спринцевания, использование тампонов, смены половых партнеров, нейроэндокринные заболевания, сахарный диабет, гипотиреоз, нарушения менструального цикла, применение антибиотиков и гормональных средств, хирургические вмешательства, а также беременность и менопауза могут дисбалансировать хрупкую экосистему8.
Если доля лактобацилл снижается, их место в экосистеме занимают облигатно и факультативно анаэробные условно-патогенные микробы: Gardnerella vaginalis, Atopobium vaginae, Bacteroides spp., Peptostreptococcus spp., Mobiluncus spp., Mycoplasma hominis и многие другие.
Резкое снижение местной защиты при бактериальном вагинозе повышает риск заражения ВИЧ9, Neisseria gonorrhoeae, Clamydia trachomatis, Human herpes virus. Повышается восприимчивость и к вирусу папилломы человека, поэтому нарушения микрофлоры влагалища считаются кофактором развития неоплазии шейки матки10. Стоит отметить и тот факт, что в случае преждевременных родов, разрыве плодных оболочек11 и инфекционных осложнений беременности12 в амниотической жидкости чаще выявляются микробные агенты, связанные с бактериальным вагинозом.
Роль
Atopobium vaginae и Gardnerella vaginalis в патогенезе рецидивирующего бактериального вагинозаПоявление методов амплификации нуклеиновых кислот в содержимом влагалища женщин с бактериальным вагинозом позволило выявить Atopobium vaginae, бактерию семейства Corinobacteriaceae spp., сегодня считающуюся высокоспецифичным маркером этого заболевания и имеющую ключевую роль в его патогенезе. Этот строго анаэробный микроорганизм часто существует в комбинации с Gardnerella vaginalis и существенно ослабляет иммунный ответ на локальном уровне.
Особенностью развития бактериального вагиноза и фактором, обеспечивающим его частое рецидивирование, является образование бактериальных ассоциаций, формирующих биопленки. Биопленки обнаруживаются у 90% женщин с бактериальным вагинозом13. В подавляющем большинстве случаев основную массу этих бактериальных ассоциаций составляют Gardnerella vaginalis и Atopobium vaginae14. Исследования показали, что Gardnerella vaginalis обладает наибольшей адгезивной способностью и цитотоксичностью по отношению к влагалищному эпителию, а формируемые ею биопленки отличаются наибольшей массивностью15. Именно этот факт может объяснять крайне низкую эффективность метронидазола для лечения бактериального вагиноза16.
Биопленка:
- Повышает степень адгезии бактерий к поверхности эпителия и позволяет им наращивать ее массу
- Препятствует проникновению лекарственных препаратов
- Уменьшает скорость деления бактерий в своем составе, оставляя меньше мишеней для действия антибиотиков
- Способствует адаптивным реакциям и генетической изменчивости у персистирующих в ней бактерий. Кворумная сигнализация и обмен генетической информации позволяет быстро выработать резистентность к антибактериальному лечению17.
- Снижает воспалительную реакцию организма
- Помогает сохранить жизнеспособность микроорганизмов при некомфортных концентрациях перекиси водорода и молочной кислоты.
Таким образом, бактерии, образующие биопленку, являются основной мишенью патогенетически-обусловленной терапии. Препараты, высоко активные в отношении Atopobium vaginae и Gardnerella vaginalis, решают принципиально важную проблему элиминации патологических очагов на слизистой, которые становятся причиной возврата заболевания. И таким образом позволяют женщине, наконец, перестать обращаться к врачу с одними и теми же жалобами.
Фокусная терапия рецидивирующих форм бактериального вагиноза
Для пациенток с рецидивирующей формой бактериального вагиноза оптимальным решением является Далацин® (оригинальный клиндамицин), один из немногих препаратов, эффективных одновременно против Atopobium vaginae и Gardnerella vaginalis.
Клиндамицин, полусинтетический антибиотик группы линкозамидов, стал мировым стандартом лечения бактериального вагиноза и включен в отечественные и международные рекомендации18, 19. Далацин® для интравагинального введения (суппозитории или крем) предназначен для терапии только одного заболевания – бактериального вагиноза, и имеет уникальный по краткости курс применения – всего три дня. Клинически доказано, что трехдневный курс не уступает по эффективности 7-дневному применению метронидазола20 или клиндамицина21. Это является существенным плюсом для пациенток, показывавших низкую приверженность к длительным курсам терапии, и снижает риск формирования резистентных форм и повторных случаев заболевания.
Эффективность фокусной терапии рецидивирующих форм бактериального вагиноза, ассоциированных с Atopobium vaginae, была не раз доказана в клинических исследованиях.
Многоцентровое исследование 2015 года22, в котором приняли участие 496 женщин с бактериальным вагинозом, показало, что эта бактерия действительно играет существенную роль в развитии повторных случаев заболевания. Если при первичном эпизоде колонизация влагалища Atopobium vaginae и Gardnerella Vaginalis составляла 12,3%, то при рецидивах – 70,3%. Сравнительный анализ эффективности лечения рецидивов бактериального вагиноза показал, что частота повторных эпизодов заболевания после применения метронидазола составила 98 (60,4%) случаев, что объясняется устойчивостью к нему А. vaginae, тогда как при использовании Далацин® – 51 (31,5%)22. Другая работа также свидетельствует о значительно большей эффективности клиндамицина (83,3%) по сравнению с метронидазолом (33,3%) в лечении бактериального вагиноза, ассоциированного с Atopobium vaginae23.
Симптомы бактериального вагиноза рецидивируют у каждой второй женщины в течение 12 месяцев после лечения24. В наибольшей степени возврату заболевания способствует ассоциация Atopobium vaginae с Gardnerella vaginalis, приводящая к образованию биопленки и формированию резистентности бактерий к различным антибактериальным препаратам. Далацин®, показывающий высокую активность против этих бактерий, показывает высокую терапевтическую эффективности и значимо снижает число рецидивов. Фокусная монотерапия препаратом Далацин® имеет более благоприятный профиль безопасности по сравнению с комбинированной терапией и имеет хороший потенциал в повышении приверженности к терапии, что также уменьшает количество повторных обращений к специалистам.
Инструкция по медицинскому применению лекарственного препарата Далацин®
Регистрационные удостоверения: крем – П N011553/01, суппозитории – П N011553/02.
Служба Медицинской Информации: [email protected]. Доступ к информации о рецептурных препаратах Pfizer в России: www.pfizermedinfo.ru
Copyright 2020 Пфайзер Россия. Все права защищены. Информация предназначена только для специалистов здравоохранения Российской Федерации.
OOO «Пфайзер Инновации»
123112, Москва, Пресненская наб., д.10, БЦ «Башня на Набережной» (блок С)
Тел.: +7 495 287 50 00. Факс: +7 495 287 53 00
PP-CLO-RUS-0225 07.09.2020
- Володин Н.Н. Бактериальные вагинозы // В мире лекарств, 2000, №2
- Клинические рекомендации по ведению больных инфекциями, передаваемыми половым путем, и урогенитальными инфекциями. Российское общество дерматовенерологов и косметологов. 2012 // URL: http://webmed.irkutsk.ru/doc/pdf/ipp.pdf (дата обращения: 20.08.2020).
- Межевитинова Е.А., Бровкина Т.В., Довлетханова Э.Р. Бактериальный вагиноз: как снизить число рецидивов? Акушерство и гинекология. Гинекология. 2014; 4:53–57.
- Боровкова Л.В., Пономарева И.В., Косарева А.А., Колобова С.О. Роль Atopobium vaginae в генезе рецидивирующего бактериального вагиноза. Медицинский альманах — №5, 2016
- Приводит ли не доведенный до конца курс антибиотиков к развитию устойчивости к антибиотикам? ВОЗ // URL: https://www.who.int/features/qa/stopping-antibiotic-treatment/ru/ (дата обращения 20.08.2020)
- Курс лекций по общей фармакологии: учебно-методическое пособие / Л.В. Прокофьева [и др.]. – Ульяновск: УлГУ, 2017. – с. 155
- Хрянин А.А., Решетников О.В. Бактериальный вагиноз: новые представления о микробном биосоциуме и возможности лечения. Медицинский совет, 2014, 17: 128-133
- Хрянин А.А., Решетников О.В. Бактериальный вагиноз: новые представления о микробном биосоциуме и возможности лечения. Медицинский совет, 2014, 17: 128-133
- Sherrard J, Donders G, White D. European (IUSTI/ WHO) Guideline on the management of vaginal discharge. Int J STD AIDS, 2011, 22: 421-429.
- Хрянин А.А., Решетников О.В. Бактериальный вагиноз: новые представления о микробном биосоциуме и возможности лечения. Медицинский совет, 2014, 17: 128-133
- Donders G, Bellen G, Rezeberga D. Aerobic vaginitis in pregnancy. BJOG, 2011, 118(10): 1163- 1170.
- Rezeberga D, Lazdane G, Kroica J, Sokolova L, Donders GG. Placentalhistological inflammation and reproductive tract infections in a low risk pregnant population in Latvia. Acta Obstet. Gynecol. Scand., 2008, 87(3): 360-365
- Хрянин А.А., Решетников О.В. Бактериальный вагиноз: новые представления о микробном биосоциуме и возможности лечения. Медицинский совет, 2014, 17: 128-133
- Хрянин А.А., Решетников О.В. Бактериальный вагиноз: новые представления о микробном биосоциуме и возможности лечения. Медицинский совет, 2014, 17: 128-133
- Patterson JL, Stull-Lane A, Girerd PH, Jefferson KK. Analysis of adherence, biofilm formation and cytotoxicity suggests a greater virulence potential of Gardnerella vaginalis relative to other bacterial-vaginosis-associated anaerobes. Microbiology, 2010 Feb, 156(Pt 2): 392-399.
- Тихомиров А.Л., Сарсания С.И. Современные особенности бактериального вагиноза: так ли все просто? Школа клинициста, 2010, 31: 536 / Tikhomirov AL, Sarsaniya SI. The modern features of bacterial vaginosis: is it so simple? Shkola Klinitsista, 2010, 31: 536.
- Титов В.Н. Липополисахариды грамотрицательных бактерий как экзогенные патогены. Транслокация бактерий in vivo, воспаление и патология сердечно-сосудистой системы. Клиническая лабораторная диагностика, 2005, 8: 23-38. Titov VN. Lipopolysaccharides of gramnegative bacteria as exogenous pathogens. The translocation of bacteria in vivo, inflammation and pathology of the cardiovascular system. Klinicheskaya Laboratornaya Diagnostika, 2005, 8: 23-38.
- Малова И.О., Рахматулина М.Р., Соколовский Е.В., Савичева А.М. Федеральные клинические рекомендации по ведению больных бактериальным вагинозом, 2015. / Malova IO, Rahmatulin MR, Sokolovsky EV, Savicheva AM. Federal Clinical Guidelines for Management of Patients with Bacterial Vaginosis, 2013
- Workowski K, Berman S. Sexually transmitted diseases treatment guidelines 2010. MMWR, 2010, 59(RR12): 1-110.
- Paavonen J., Mangioni C., Martin M.A., Wajszczuk C.P. Vaginal clindamycin and oral metronidazole for bacterial vaginosis: a randomized trial. Obstet. Gynecol. 2000; 96(2): 256-60.
- Sobel J., Peipert J.F., McGregor J.A., Livengood C., Martin M., Robbins J., Wajszczuk C.P. Efficacy of clindamycin vaginal ovule (3-day treatment) vs. Clindamycin vaginal cream (7-day treatment) in bacterial vaginosis. Infect. Dis. Obstet. Gynecol. 2001; 9(1): 9-15.
- Боровкова Л.В., Пономарева И.В., Косарева А.А., Колобова С.О. Роль Atopobium vaginae в генезе рецидивирующего бактериального вагиноза. Медицинский альманах. 2016; 5: 83-5.
- Гомберг М. А. Бактериальный вагиноз и новые инфекции, с ним ассоциированные //Российский вестник акушера-гинеколога. – 2010. – Т. 10. – №. 2. – С. 32-34.
- Bradshaw C.S., Morton A.N., Hocking J., Garland S.M., Morris M.B., Moss L.M. et al. High recurrence rates of bacterial vaginosis over the course of 12 months after oral metronidazole therapy and factors associated with recurrence. J. Infect. Dis. 2006; 193(11): 1434-9.
ФАРМАТЕКА » Лечение бактериального вагиноза: проблемы и перспективы
Актуальность
Нарушение экосистемы влагалища у женщин репродуктивного возраста остается одной из наиболее актуальных проблем в акушерско-гинекологической практике. Инфекция, как правило, вызывает дискомфорт во влагалище, патологические выделения с неприятным запахом, нарушения половой функции, в частности диспареуния [1]. Для женщин с бактериальным вагинозом (БВ) заболевание не всегда ограничивается только нижними отделами половых путей. Восходящая инфекция приводит к развитию воспалительных заболеваний шейки матки и органов малого таза [2]. У пациенток с БВ значительно повышена частота инфекционных осложнений после выполнения гинекологических операций (аборт, гистеро-, лапароскопия). Кроме того, БВ служит причиной осложнений, неблагоприятных исходов беременности и родов (невынашивание беременности, хориоамнионит, рождение маловесных детей), септических заболеваний послеродового периода [3].
Двухэтапная схема лечения БВ
В настоящее время мировым сообществом признана двухэтапная схема лечения БВ, согласно которой на первом этапе проводят местную антибактериальную терапию антианаэробными препаратами с целью уничтожения патогенной микрофлоры, на втором этапе применяют пре- и пробиотики с целью восстановления нормальной молочнокислой микрофлоры влагалища [4–6].
С учетом преобладания при БВ анаэробной микрофлоры для терапии данного заболевания широко используются метронидазол и клиндамицин. Исследования, проведенные в последние годы, показали, что этот препарат малоэффективен в отношении Atopobium vaginae, Gardnerella vaginalis и Mobiluncus spp. [7], микроорганизмов, являющихся важным компонентом микрофлоры влагалища при БВ. Клиндамицин имеет более широкий спектр антимикробной активности. При лечении БВ клиндамицином происходит угнетение образования лактобактерий и других представителей резидентной флоры и при их отсутствии в течение 3–4 месяцев снова наблюдается рост условно-патогенной микрофлоры и новый рецидив заболевания [8, 9]. Поэтому при применении в лечении таких препаратов, как метронидазол или клиндамицин, рекомендуется сочетать их с пробиотиками.
Исследование клинической и микробиологической эффективности разных схем лечения бактериальных влагалищных инфекций неспецифической этиологии группой исследователей [10, 11] показало, что после антибактериальной или антисептической терапии 80% пациенток имели дефицит лактобактерий (в мазке). После второго этапа лечения у 81% женщин, применявших Гинофлор Э с целью коррекции микробиоценоза влагалища, лактобактерии стали основной микрофлорой влагалища, тогда как в группе контроля (без второго этапа лечения) – только у 35%. Аналогично этим результатам в существующих научных источниках можно столкнуться с огромным числом мировых данных, неоспоримо указывающих на необходимость коррекции микробиоценоза влагалища после антибактериальной терапии.
Патогенез рецидивов БВ
По современным литературным данным, имеющиеся стратегии лечения БВ, включающие стандартные схемы терапии, не позволяют в 100% случаев достигать устойчивого безрецидивного выздоровления [12, 13]. Использование традиционных методов лечения обеспечивает клиническую эффективность, приближающуюся к 80%, но уже в течение 6–12 месяцев более чем у 50% женщин отмечается рецидив заболевания [14–16].
Чем объясняется малоэффективность существующей терапии? Какие аргументы указываются в литературных источниках? Одним из ключевых факторов в патогенезе рецидива БВ является образование биопленок – устойчивых бактериальных ассоциаций, которые представляют собой универсальный механизм формирования резистентности бактерий к различным лечебным препаратам [17–19]. A. Swidsinski et al. (2005) обнаружили биопленки у 90% пациенток с БВ. При анализе биопленок, полученных от пациенток с БВ, методом флуоресцентной гибридизации in situ с использованием зондов к бактериальным рРНК показано, что в большинстве образцов Gardnerella vaginalis отвечает за 60–90% массы биопленки, Atopobium vaginae – за 1–40% массы биопленки. Лактобактерии обнаружены только в 20% образцов, и их концентрация была ниже 106 КОЕ/мл, что составило 1–5% массы биопленки. Другие бактерии встречались намного реже, в т.ч. бактерии, принадлежащие к родам Bacteroides, Corynebacterium, Veillonella, Ruminococcus и Streptococcus [20]. Результатами исследований J.L. Patterson et al. (2010) установлено, что Gardnerella vaginalis по вирулентности, а именно адгезивным свойствам, цитотоксичности и способности формировать биопленки, превосходит другие, ассоциированные с БВ бактерии [21].
Таким образом, Gardnerella vaginalis рассматривают в качестве ключевого компонента микрофлоры влагалища при БВ [22]. Наличие постоянной и адгезивной бактериальной биопленки Gardnerella vaginalis совместно с Atopobium vaginae повышает степень адгезии бактерий к поверхности эпителия, позволяет им достигать более высоких концентраций и препятствовать проникновению лекарственных препаратов к бактериям, находящимся в пленке в неактивном состоянии, и в конечном итоге служить причиной отсутствия эффекта от лечения БВ при использовании метронидазола [23].
Высокая частота рецидивов БВ отчасти объясняется тем, что лишь в 48% случаев после антимикробной терапии влагалище колонизируется штаммами лактобактерий, продуцирующими h3O2, которые создают неблагоприятные условия для существования анаэробной флоры [24]. Так, если после лечения доминируют Lactobacillus crispatus и Lactobacillus jensenii рецидивы БВ не наблюдаются, а колонизация влагалища Lactobacillus iners или другими штаммами лактобактерий, не способных самостоятельно поддерживать оптимальный уровень рН, ассоциирована с высокой частотой рецидивов БВ [11, 25]. Интересен и тот факт, что состав лактобактерий у каждой женщины сугубо индивидуален. Расовая принадлежность женщины и географический регион, а также различные расовые группы в том же географическом регионе имеют существенные различия в том, какой вид лактобактерий является доминирующим в среде влагалища [26, 27].
И препараты, используемые для коррекции микробиоценоза влагалища, могут только помочь собственным лактобактериям, создавая оптимальные условия для размножения последних, но не создания новой биопленки.
Таким образом, можно сказать: высокая частота рецидивов не связана с малоэффективностью проводимой терапии, а объясняется сложностью восстановления собственной нормальной микрофлоры и полной элиминации условно-патогенных микроорганизмов из образовавшихся биопленок.
Другие режимы лечения БВ
Как было указано выше, основными препаратами в лечении БВ остаются клиндамицин и метронидазол. Интенсивно изучаются другие медикаменты, такие как тинидазол, рифаксимин, нитрофуран, декалинума хлорид, аскорбиновая и молочная кислоты. Предполагают, что перспективно использование комбинированного режима, чередующегося и долговременного приема для предупреждения рецидивов [6, 28].
По данным Е.Ф. Кира, Р.А. Гайтукиевой и соавт. (2009, 2012), при сравнительном исследовании препаратов клиндамицин+флуконазол, клиндамицин и тержинан установлено, что наиболее эффективной схемой лечения БВ является комбинация клиндамицин+флуконазол [29]. Сравнительное изучение эффективности и безопасности хлоргексидина и метронидазола в виде вагинальных суппозиториев в лечении БВ показало эквивалентность обоих препаратов: эффективность хлоргексидина составила 93,3%, метронидазола – 90,0%.
Эти данные перекликаются с результатами исследования А.М. Савичевой, Ю.Н. Менуховой (2013), где указано, что антибактериальные (клиндамицин, орнидазол) и антисептические (хлоргексидина биглюконат, деквалиния хлорид) препараты в лечении БВ имеют одинаково высокую клиническую и микробиологическую эффективность [24].
По мнению исследователей, терапия биопленочных инфекций должна сочетать как антимикробные, так и антибиопленочные препараты [28]. Достаточно эффективным средством сенсибилизации биопленок к антибактериальным препаратам может быть обработка влагалища растворами лекарственных средств, кавитированных низкочастотным ультразвуком [30]. У женщин с нарушением микробиоценоза влагалища после обработки водным раствором хлоргексидина, кавитированным ультразвуком, выявлено снижение степени колонизации за счет абсолютного и относительного содержания условно-патогенных микроорганизмов в составе микробиоценоза. Однако исходно низкое содержание лактобактерий при тяжелых формах дисбиоза влагалища требует восстановления их оптимального уровня после первого этапа лече-ния [31].
Повышение эффективности патогенетической терапии БВ и удлинение периода ремиссии наблюдаются при использовании средств, направленных на снижение рН влагалищной среды [32–34]. В исследованиях установлено, что биопленки разрушаются гораздо быстрее при низком рН, а Gardnerella vaginalis генетически не приспособлена жить в кислой среде, поскольку у нее отсутствует ген ArsR, отвечающий за приспособляемость к кислой рН [35]. При этом для минимизации побочных эффектов необходимо точно установить наличие дрожжеподобных грибов рода Candida в составе влагалищного микробиоценоза до начала терапии и включить антимикотические препараты в случае необходимости.
По мнению ряда авторов, на фоне традиционной терапии БВ происходит нормализация лишь некоторых показателей клеточного и гуморального иммунитета, что в целом свидетельствует об отсутствии полноценного корригирующего эффекта от традиционного лечения и требует обязательного применения иммуномодуляторов комплексного действия для предотвращения рецидива заболевания [36, 37]. Как показывают исследования [38, 39], применение препарата азоксимера бромид в комплексной терапии позволяет повышать эффективность действия антибактериальных, противогрибковых и противовирусных средств, уменьшать сроки лечения/пребывания в стационаре на 6 дней, способствовать восстановлению показателей иммунитета, в 2 раза быстрее купировать клинические проявления заболевания, восстанавливать нормофлору влагалища у 88% пациенток и добиваться элиминации патогенной флоры в 1,3 раза эффективней, чем при использовании только стандартной терапии.
По данным других авторов, комбинированное применение вагинальных инсуффляций озонокислородной смеси и интерферонсодержащего препарата Вагиферон в лечении женщин с БВ восстанавливает биоценоз влагалища, баланс биохимических и иммунологических показателей вагинального секрета, снижает частоту рецидивов в 2,5 раза по сравнению со стандартным лечением [40].
Роль бактериальных сообществ в подборе терапии БВ
Как известно, в развитие БВ вовлечен широкий спектр бактерий, существенно различающихся по своим свойствам. Эти разнообразные микроорганизмы формируют различные сообщества или профили, которые вызывают разнообразие симптомов при БВ, различные фенотипические исходы и приводят к вариабельности ответов на различные схемы антибиотиков.
Эффективным методом изучения бактериальных сообществ является метод кластеризации, объединяющий схожие по различным признакам бактериальные сообщества. Изучая микробиоценоз влагалища у здоровых женщин репродуктивного возраста, J. Ravel et al. выделили пять основных групп [27]. Группы отличались друг от друга по значению рН отделяемого влагалища. Четыре группы характеризовались доминированием одного из четырех видов лактобактерий – L. crispatus (рН 4,0±0,3), L. iners (рН 4,4±0,6), Lactobacillus gasseri (рН 5,0±0,7) или L. jensenii (рН 4,7±0,4). Микрофлора пятой группы была представлена факультативными или облигатными анаэробами с рН влагалища 5,3±0,6.
В исследованиях J.A. Dols et al. (2016) выявлено два кластера у здоровых женщин: один с доминированием L. iners, другой – с L. crispatus [41]. У женщин с БВ бактериальные сообщества были сгруппированы в три кластера.
В исследованиях В.В. Назаровой, Е.В. Шипицыной и др. (2017) были изучены бактериальные сообщества нарушенной микрофлоры влагалища. Все бактериальные сообщества влагалища были сгруппированы в 4 кластера. В кластер 1 вошли случаи, когда вагинальная микрофлора состояла преимущественно из лактобактерий. Кластер 2 включал случаи доминирования аэробной микрофлоры: Enterobacteriaceae, Streptococcus и Staphylococcus. Кластеры 3 и 4 были связаны с БВ, к ним были отнесены случаи доминирования факультативно-анаэробной (Gardnerella vaginalis, Atopobium vaginae) и облигатно-анаэробной (Sneathia/Leptotrichia/Fusobacterium, Megasphaera/Veillonella/Dialister, Lachnobacterium/Clostridium) микрофлоры соответственно. Кластеры значительно различались по значению рН влагалища, при этом самые высокие показатели наблюдались для кластера 4 [42].
В работах В.А. Товстановской и соавт. (2016) доказана важность определения состава и количественного соотношения микрофлоры влагалища при БВ для подбора персонализированной терапии [43]. Согласно результатам проведенного исследования, доказано, что пациентки, получившие персонализированную терапию с учетом чувствительности выявленных микроорганизмов, ассоциированных с БВ, и их количества, имели стойкую эффективность лечения в 97,5% случаев после 6 месяцев.
Заключение
Таким образом, современные научные данные показывают, что лечение БВ считается сложной проблемой, которая требует проведения дальнейших исследований, позволяющих расширить представление о механизмах развития БВ и совершенствование методов терапии. Ключевым моментом в достижении стойкого эффекта терапии, на наш взгляд, остается разумный индивидуальный подбор лечебного метода в зависимости от исходного состояния здоровья женщины и микробиологической картины заболевания.
1. Шалепо К.В., Михайленко Т.Г., Савичева А.М. Роль бактериальных пленок в формировании хронических патологических процессов во влагалище и эндометрии. Журнал акушерства и женских болезней. 2016;LXV(4):65–75. 2. Липова Е.В. Роль условно-патогенной биоты в патологии урогенитального тракта женщин. Вестник последипломного медицинского образования. 2008;1:13–6. 3. Колесаева Ж.Ю. Микробиоценоз влагалища у родильниц после родов и операции кесарева сечения. Дисс. канд. мед. наук. СПб., 2012. 4. Веропотвелян Н.П., Веропотвелян П.Н., Пухальская И.Н. Бактериальный вагиноз: современные подходы к лечению. Медицинские аспекты здоровья женщины. 2010;9–10(38–39):68–74. 5. Кира Е.Ф., Прилепская В.Н., Костава М.Н. и др. Современные подходы к выбору препарата локального действия в терапии бактериального вагиноза. Акушерство и гинекология. 2012;7:60–7. 6. Donders G.G., Zodzika J., Rezeberga D. Treatment of bacterial vaginosis: what we have and what we miss. Expert Opin Pharmacother. 2014;15(5):645–57. 7. De Backer E., Dubreuil L., Brauman M., et al. In vitro activity of secnidazole against Atopobium vaginae, an anaerobic pathogen involved in bacterial vaginosis. Clin Microbiol Infect. 2010;16:470–72. 8. Ледина А.В., Прилепская В.Н. Состояние микробиоценоза влагалища, бактериальный вагиноз и возможности его лечения. Consilium medicum. 2013;15(10):22–4. 9. Ткаченко Л.В., Складановская Я.В. Эффективность клиндамицина при бактериальном вагинозе у беременных. Гинекология. 2010;15(1):18–21. 10. Радзинский В.Е., Ордиянц И.М. Двухэтапная терапия вагинальных инфекций. М., 2012. 16 с. 11. Руднева О.Д., Добрецова Т.А., Маклецова С.А. Рецидивы баквагиноза и лактофлора: от актуальной неоднозначности к практическим решениям. Под ред. В.Е. Радзинского М., 2013. 16 с. 12. Муртазина З.А., Ящук А.Г., Масленников А.В. и др. Пути совершенствования профилактики рецидивов бактериального вагиноза. Медицинский вестник Башкортостана. 2017;12(6):115–19. 13. Царькова М.А. Комплексное лечение и профилактика рецидивов бактериального вагиноза у женщин репродуктивного возраста. Медицинский совет. 2014;2:68–72. 14. Кузнецова И.В., Успенская Ю.Б., Каптильный В.А. Вульвовагинальные инфекции: проблемы патогенеза, диагностики и лечения. Consilium medicum. 2015;17(6):81–7. 15. Прилепская В.Н., Довлетханова Э.Р., Байрамова Г.Р., Фофанова И.Ю. Современный взгляд на вопросы этиологии, патогенеза и лечения бактериального вагиноза. Гинекология. 2010;2:44–8. 16. Bradshaw C.S., Morton A.N., Hocking J., et al. High recurrence rates of bacterial vaginosis over the course of 12 months after oral metronidazole therapy and factors associated with recurrence. J Infect Dis. 2006;193:1478–86. 17. Мальцев С.В., Мансурова Г.Ш. Что такое биопленка? Практическая медицина. 2011;5(53):7–10. 18. Schewebke J.R., Muzny C.A., Josey W.E. Role of Gardnerella vaginalis in the pathogenesis of bacterial vaginosis: a conceptual model. J. Infect. Dis. 2014;210(3):338–43. 19. Swidsinski A., Mendling W., Loening-Baucke V., et al. An adherent Gardnerella vaginalis biofilm persists on the vaginal epithelium after standard therapy with oral metronidazole. Am J Obstet Gynekol. 2008;198(1):97–103. 20. Verstraelen H., Swidsinski A. The biofilm in bacterial vaginosis: implications for epidemiology, diagnosis and treatment. Curr Opin Infect Dis. 2013;26:86–9. 21. Patterson J.L., Stull-Lane A., Girerd P.H., Jefferson K.K. Analysis of adherence, biofilm formation and cytotoxicity suggests a greater virulence potential of Gardnerella vaginalis relative to other bacterial-vaginosis-associated anaerobes. Microbiol. 2010;156:392–99. 22. Крысанова А.А. Gardnerella vaginalis: генотипическое и фенотипическое разнообразие, факторы вирулентности и роль в патогенезе бактериального вагиноза. Журнал акушерства и женских болезней. 2019;68(1):59–68. 23. Березовская Е.С., Макаров И.О., Гомберг М.А., Боровкова Е.И., Чулкова Е.А., Аракелян Л.А.Биопленки при бактериальном вагинозе. Акушерство, гинекология и репродукция. 2013;7(2):34–6. 24. Савичева А.М., Шалепо К.В., Назарова В.В., Менухова Ю.Н. Сравнительное контролируемое рандомизированное исследование оценки эффективности двухэтапного лечения бактериального вагиноза. Гинекология. 2013;15(5):32–5. 25. Yamamoto T., Zhou X., Williams C.J. Bacterial Populations in the Vaginas of Healthy Adolescent Women. J Pediatr Adolesc Gynecol. 2009;22(1):11–8. 26. Jespers V., van de Wijgert J., Cools P., et al. The significance of Lactobacillus crispatus and L. vaginalis for vaginal health and the negative effect of recent sex: a cross-sectional descriptive study across groups of African women. BMC. Infect Dis. 2015;15(4):115. 27. Ravel J., Gajer P., Abdo Z., et al. Vaginal microbiome of reproductive-age women. Proc Natl Acad Sci. USA. 2011;108:S4680–7. 28. Тихомиров А.Л. Бактериальный вагиноз. Всегда ли и только ли антибиотики? Consilium Medicum. 2011;13(6):52–5. 29. Кира Е.Ф., Гайтукиева Р.А., Беженарь В.Ф. и др. Многоцентровое контролируемое рандомизированное сравнительное исследование эффективности и безопасности применения препаратов Полижинакс и Тержинан при лечении неспецифического вагинита. Гинекология. 2009;11(1):13–7. 30. Обоскалова Т.А., Глухов Е.Ю., Лаврентьева И.В. и др. Растворы, кавитированные низкочастотным ультразвуком, – альтернатива антибиотикам? Status Praesens. 2012;3(9):65–9. 31. Ворошилина Е.С., Зорников Д.Л., Плотко Е.Э. Коррекция дисбиоза влагалища кавитированным раствором хлоргексидина в первом триместре беременности: эффективность и безопасность. Журнал акушерства и женских болезней. 2014;LXIII(5):29–37. 32. Бондаренко К.Р., Озолиня Л.А., Бондаренко В.М. Патогенетические аспекты дисбиоза влагалища и современные возможности его коррекции. Акушерство и гинекология. 2014;8:127–32. 33. Petersen E.E., Genet M., Caserini M., Palmieri R. Efficacy of vitamin C vaginal tablets in the treatment of bacterial vaginosis: a randomised, double blind, placebo controlled study. Arzneimittelforschung. 2011;61(4):260–65. 34. Рахматуллаева М.М. Лечение бактериального вагиноза в ранние сроки беременности. Фарматека. 2017;12:67–8. 35. Громова О.А. и др. Молекулярные механизмы разрушения бактериальных пленок при топическом применении аскорбиновой кислоты. Гинекология. 2012;12(6):36–41. 36. Караулов А.В., Афанасьев С.С., Алешкин В.А. и др. Микрофлора, колонизационная резистентность слизистых и мукозальный иммунитет. Иммунология. 2015;36(5):290–95. 37. Бахарева И.В., Макаров О.В., Кузнецов П.А. и др. Патогенетическая связь бактериального вагиноза и локальных иммунных изменений. Российский вестник акушера-гинеколога. 2012;3:21–3. 38. Золотов И.С., Остроменский В.В. Терапия воспалительных заболеваний женских половых органов: возможности иммуномодуляторов. Гинекология. 2011;13(3):86–90. 39. Летяева О.И., Гизингер О.А. Терапия урогенитальных микстинфекций у женщин репродуктивного возраста: современное состояние проблемы. Гинекология. 2014;6:16–20. 40. Тюнина А.В., Гречканев Г.О., Мотовилова Т.М. и др. Патогенетическое обоснование комбинированного использования озона и препарата «Вагиферон» у больных бактериальным вагинозом. Биорадикалы и Антиоксиданты. 2016;3(3):148–49. 41. Dols J.A., Molenaar D., van der Helm J.J., et al. Molecular assessment of bacterial vaginosis by Lactobacillus abundance and species diversity. BMC. Infect Dis. 2016;16:180. 42. Назарова В.В., Шипицына Е.В., Шалепо К.В., Савичева А.М. Бактериальные сообщества, формирующие микроэкосистему влагалища в норме и при бактериальном вагинозе. Журнал акушерства и женских болезней. 2017;66(6):30–43. 43. Товстановская В.А., Алаторских А.Е., Фаранак Парсай. Оценка микрофлоры влагалища у женщин с бактериальным вагинозом после проведенного лечения с целью определения его эффективности. Здоровье женщины. 2016;1(107):154–59.
Автор для связи: М.М. Рахматуллаева, Бухарский государственный медицинский институт, Бухара, Узбекистан;e-mail: [email protected]
Адрес: 200100, Узбекистан, Бухара, пр-т Алишера Навои, 1
Баквагиноз
Бактериальный вагиноз (дисбактериоз влагалища) является одним из наиболее часто встречающихся заболеваний половых органов у женщин репродуктивного возраста. Суть его – в нарушении микрофлоры влагалища. С чем могут быть связаны количественные и качественные изменения микрофлоры? Как справиться с болезнью?
Причины нарушения микрофлоры влагалища
Причин дисбактериоза влагалища существует множество. Едва ли не любое воздействие на организм женщины может привести к нарушению микрофлоры. Вот лишь некоторые из них:
- Переохлаждение организма.
- Изменения и нарушения гормонального фона.
- Стрессы.
- Беспорядочная половая жизнь, большое количество половых партнеров, пренебрежение средствами контрацепции.
- Инфекционно-воспалительные заболевания органов малого таза.
- Инфекции, передающиеся половым путем.
- Лечение антибиотиками (особенно продолжительное или многократное).
- Заболевания кишечника, хронические проблемы со стулом, дисбактериоз кишечника.
Нормальная микрофлора находится в постоянном равновесии между собой и с окружающей средой. Она не допускает изменения соотношения возбудителей, живущих в норме во влагалище. Вся эта картина активно поддерживается иммунной системой вагинальной стенки. Иммунитет не оказывает никакого действия на естественных обитателей влагалища, но ведет себя агрессивно по отношению к любой другой инфекции. Именно иммунная система способствует восстановлению нормальной микрофлоры влагалища при ее незначительных нарушениях. Но справляется с этой задачей она не всегда.
При нарушении микрофлоры изменяется равновесие между бактериями – нормальными обитателями влагалища. При этом снижается количество лакто- и бифидобактерий и увеличивается количество какого-то другого возбудителя. Этим другим возбудителем может быть одна условно-патогенных бактерий влагалища (тогда развиваются гарднереллез, кандидоз и т.д.), одна из половых инфекций (трихомониаз, хламидиоз) или любой другой возбудитель инфекции (кишечная палочка, протей, стрептококки, стафилококки и т.д.).
Если нормальные обитатели влагалища никогда не ведут себя агрессивно по отношению к стенкам влагалища, то любая из бактерий, приведших к развитию дисбиоза, может вызвать воспаление влагалища — вагинит. Как правило, поначалу иммунитет справляется и не допускает ни прогрессирования заболевания, ни развития его осложнений. Но при отсутствии грамотного лечения развитие воспаления в такой ситуации неизбежно.
Проявления заболевания
Основным проявлением бактериального вагиноза являются обильные (до 20-30 мл в сутки) сероватые выделения из влагалища. Они отличаются характерным рыбным запахом, усиливающимся после полового акта. Возможен дискомфорт и жжение во время полового акта, раздражение вульвы.
Иногда бактериальный вагиноз может не вызывать никаких жалоб и протекает бессимптомно, без видимых признаков воспаления слизистой оболочки влагалища.
Дисбактериоз влагалища далеко небезобиден. При отсутствии лечения он может привести к другим заболеваниям (н-р, аднекситу, циститу) мочеполовых органов. К тому же, дисбиоз влагалища считается сейчас фактором риска воспаления придатков матки, женского бесплодия, преждевременных родов, осложнений беременности и родов. Поэтому при появлении неприятных симптомов необходимо обратиться к гинекологу и пройти курс лечения.
Дисбиоз влагалища и заболевания кишечника
Многие заболевания желудочно-кишечного тракта ведут к нарушению нормальной микрофлоры кишечника и развитию дисбактериоза. При дисбактериозе кишечника происходит примерно то же самое, что и при дисбактериозе влагалища — в кишечнике живет большое количество какой-нибудь бактерии. Стенка прямой кишки плотно соприкасается со стенкой влагалища, бактерии легко проходят через нее. При выраженном дисбактериозе кишечника нарушение вагинальной микрофлоры всегда обусловлено именно этим, и, как правило, из влагалища высевается одна из кишечных инфекций — кишечная палочка, энтерококки и др.
Лечение дисбиоза влагалища в такой ситуации крайне затруднено, вероятность рецидива заболевания очень высока. В этом случае восстановление нормальной микрофлоры влагалища возможно лишь при одновременном лечении заболеваний кишечника.
Диагностика баквагиноза
Диагностика бактериального вагиноза не представляет собой особой сложности. Помимо обычного осмотра, она включает в себя следующие анализы: общий мазок на флору, ПЦР-диагностика половых инфекций и посев выделений из влагалища. Мазок дает общее представление о состоянии микрофлоры влагалища и вагинальной стенки. Диагностика половых инфекций и посев позволяют выяснить, за счет каких именно возбудителей произошло нарушение микрофлоры, а также определить чувствительность бактерий к антибиотикам. Без этих анализов нельзя начинать антибактериальную терапию.
Лечение заболевания
Лечение дисбактериоза влагалища должно включать в себя три задачи:
- устранение или подавление бактерий, находящихся во влагалище;
- население нормальной микрофлоры влагалища;
- восстановление иммунитета стенки влагалища.
Поговорим о каждой из этих задач более подробно.
Подавление нарушенной микрофлоры
Если бактериальный вагиноз связан с половой инфекцией, то задачей лечения является полное устранение возбудителя заболевания из организма женщины. В этом случае лечение обязательно включает в себя курс антибактериальной терапии, одновременно или после которой проводятся все прочие мероприятия.
Если речь о половых инфекциях не идет, то прием антибиотиков не является обязательным компонентом лечения. Как правило, в этом случае используется или очень короткий курс антибактериальной терапии (3-5 дней), либо лечения антибиотиками вовсе не проводится.
Значительно эффективнее бывает применение местных процедур. Они позволяют сочетать в себе одновременно все задачи лечения — и подавление патогенной флоры, и население нормальных обитателей влагалища, и местную иммунокоррекцию.
Население нормальной микрофлоры влагалища
Население нормальной микрофлоры влагалища проводится большей частью во второй стадии курса, когда обитавший во влагалище возбудитель максимально подавлен. Для этого применяются массивные дозы эубиотиков (препаратов, содержащие живые бактерии) как общего, так и местного действия.
Восстановление иммунитета стенки влагалища
Иммунная система вагинальной стенки контролирует микрофлору влагалища, не позволяя расти другим бактериям. Нарушение микрофлоры влагалища всегда связано со снижением иммунитета его стенки. Поэтому местная иммунокоррекция обязательно должна являться частью лечения, иначе все прочие мероприятия окажутся неэффективными.
Антибактериальное лечение бактериального вагиноза: современные и новые методы лечения
Реферат
Бактериальный вагиноз — частая причина выделений из влагалища с неприятным запахом. Это также связано с инфекциями, передаваемыми половым путем, и неблагоприятными исходами беременности. Масштабы гинекологических и акушерских последствий стимулировали терапевтические исследования и привели к тестированию нескольких методов лечения. Цель этой работы — представить доступные в настоящее время терапевтические стратегии лечения бактериального вагиноза и связанные с ними рекомендации, а также обсудить новые методы лечения.
Ключевые слова: бактериальный вагиноз, лечение, новая терапия
Введение
Бактериальный вагиноз (БВ) является частой причиной зловонных выделений из влагалища у женщин репродуктивного возраста. 1 Осведомленность женщин о БВ низкая, и часто они занимаются самолечением с помощью противогрибковых препаратов, прежде чем обратиться за помощью очень поздно, когда симптомы становятся невыносимыми. Однако у многих пораженных женщин симптомы отсутствуют. 1 Точная этиология остается неясной, хотя некоторые авторы предполагают сложное взаимодействие между многочисленными компонентами микробной экосистемы влагалища и их человеческим хозяином. 2 Было выдвинуто предположение о множественных факторах риска инфицирования BV, включая спринцевание, афроамериканскую расу, наличие нескольких или новых половых партнеров и женщин, имеющих половые контакты с женщинами. 1 , 3 И наоборот, использование гормональных контрацептивов, мужское обрезание и постоянное использование презервативов снижают заболеваемость БВ. 1 , 4 , 5
BV был впервые описан в 1955 г. Gardner and Dukes, которые сообщили о сильной корреляции между BV и наличием Gardnerella vaginalis . 6 Однако прогресс в определении состава вагинального микробиома должен был зависеть от разработки новых молекулярных методов. Это вовлекло не один вид бактерий, а множество бактерий в BV, и расширило наше понимание характерного сдвига в нормальной микробиоте влагалища от преобладания защитных лактобацилл к патогенным анаэробным бактериям. 7 Резидентные виды Lactobacillus заменены чрезмерным ростом вагинальных анаэробов или грамотрицательных бактерий, включая Gardnerella vaginalis , Atopobium vaginae , бактерии, связанные с бактериальным вагинозом, Megasphaera видов, Mycoplas Mobiluncus видов, Ureaplasma urealyticum , Prevotella и Peptostreptococcus видов. 8 Более того, было показано, что бактерии, ассоциированные с BV, образуют плодовитую полимикробную биопленку, основным компонентом которой являются G. vaginalis и A. vaginae , которая прикрепляется к эпителию влагалища. 9 Эти последние достижения облегчили обнаружение и идентификацию бактерий без необходимости культивирования. Некоторые из этих бактерий ранее не были описаны или хорошо охарактеризованы, что побудило некоторых авторов предложить новые диагностические инструменты, основанные на молекулярно-биологических методах. 7 , 10 Тем не менее, клинические критерии Амселя и шкала Ньюджента, основанная на окрашивании по Граму, по-прежнему широко используются. Клинический диагноз основывается на сочетании любых трех из следующих четырех критериев: pH влагалища> 4,5, жидкие однородные выделения из влагалища, клетки-подсказки при микроскопическом исследовании влагалищной жидкости и «рыбный» запах амина. 11 Субъективный клинический диагноз имеет ограниченное значение при оценке состояния женщин в общей популяции, поскольку у большинства женщин с БВ симптомы отсутствуют.Микробиологический диагноз основан на окрашивании по Граму, классифицированному по шкале Ньюджента, что отражает наличие нормальной (0–3 баллов) или промежуточной флоры (4–6 баллов) или BV (7–10 баллов). 12 Искусственная категория промежуточной флоры еще больше усложнила диагностический подход, поскольку значительный процент обследованных женщин попадает в эту категорию, точные клинические последствия которой, либо отсутствие или наличие патологии, остаются в основном не охарактеризованными.
Интерес к BV возрос после того, как было обнаружено, что он связан с повышенной восприимчивостью к инфекциям, передаваемым половым путем, вирусам простого герпеса, вирусу папилломы человека и вирусу иммунодефицита человека (ВИЧ). 13 , 14 BV также был связан с послеоперационной инфекцией и неблагоприятными исходами беременности, включая преждевременный разрыв плодных оболочек, преждевременные роды и родоразрешение, внутриамниотическую инфекцию и новорожденных с низкой массой тела при рождении. 15 , 16
Масштабы этих гинекологических и акушерских последствий стимулировали исследовательские усилия в направлении терапевтических разработок, на основе которых были протестированы несколько методов лечения.Однако оценка терапевтических исследований BV выявляет серьезную проблему, заключающуюся в том, что большинство из них использовали некоторые или все клинические критерии Амселя, результаты окрашивания по Граму или их комбинацию для определения диагноза и предлагаемого лечения, тогда как некоторые другие использовали критерии. определено Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для проведения исследования для оценки терапевтического ответа на основе комбинации как клинического результата, так и результатов окрашивания по Граму. 17 Таким образом, сравнение этих исследований проблематично.Основная цель здесь состояла в том, чтобы представить доступные в настоящее время терапевтические стратегии для лечения БВ и связанные с ними рекомендации, а также обсудить новые методы лечения. Для этого обзора я выполнил поиск в MEDLINE (с 2000 г. по настоящее время), используя ключевые слова «бактериальный вагиноз», «лечение», «профилактика» и «рецидивирующий бактериальный вагиноз», чтобы найти все англоязычные статьи, посвященные текущим и новым методам лечения BV. . Я соблюдал текущие рекомендации, опубликованные Центрами по контролю за заболеваниями США.
Антибактериальная терапия
Метронидазол
Метронидазол — это противомикробный препарат нитроимидазола, используемый для лечения протозойных инфекций, таких как трихомониаз и анаэробные инфекции. 18 С начала 1980-х годов метронидазол широко используется для лечения БВ с хорошими клиническими результатами. Были изучены различные препараты, допускающие вагинальное или пероральное введение, и различные схемы.
Метронидазол по сравнению с плацебо
Местно (однократная доза 100 мг, 250 мг и 500 мг вагинальных таблеток метронидазола; или 0.75% гель метронидазола один или два раза в день в течение 5 дней) и пероральный метронидазол (400 мг два раза в день в течение 7 дней; или 500 мг три раза в день в течение 10 дней) имеют более низкие показатели неэффективности лечения по сравнению с плацебо. 19 , 20 Показатели излечения у женщин, получавших антибиотики, были выше (58–100%), чем у женщин, получавших плацебо (5–29%), при оценке через 4 недели после лечения. Показатели излечения широко варьировались в зависимости от диагностических критериев патологической флоры при включении, определения излечения и неудачи лечения, а также продолжительности периода времени после лечения перед контрольным визитом.
Пути введения
Два рандомизированных контролируемых исследования напрямую сравнивали эффективность вагинального (0,75% метронидазола вагинального геля, 5 г, два раза в день в течение 5 дней) и перорального режима (500 мг два раза в день в течение 7 дней). Эффективность вагинального и перорального режимов была схожей при оценке через 2 недели и 5 недель после лечения. 21 , 22 Однако вагинальный режим был связан с меньшим количеством желудочно-кишечных жалоб (33% против 52%). 21
Продолжительность пероральных схем
В 1992 г. был проведен метаанализ десяти исследований, сравнивающих различные схемы перорального приема метронидазола. 23 Женщины были разделены на категории в зависимости от продолжительности перорального лечения метронидазолом: (1) разовая доза 2 г, (2) разовая доза 2 г в день в течение 2 дней, (3) 400 мг два или три раза в день в течение 5 дней, (4) 500 мг два раза в день в течение 7 дней. Показатели излечения колебались от 85% до 87% без существенной разницы между группами. Кроме того, не было обнаружено различий в частоте рецидивов через 1 месяц после однократного, 5-дневного или 7-дневного режима. Однако результаты этого метаанализа подверглись критике, и в 1999 году Джозеф и его сотрудники провели еще один метаанализ, в который вошли только четыре исследования, в которых сравнивались однократная доза (2 г) и 7-дневный режим.Они продемонстрировали, что клиническая эффективность 7-дневного режима превосходит режим однократного приема с кумулятивными показателями излечения через 3–4 недели после завершения лечения 82% для 7-дневного режима по сравнению с 62% для режима однократного приема. . 24 В более позднем обзоре также сделан вывод о том, что 7-дневный режим приема метронидазола превосходит режим однократного приема, что позволяет авторам рекомендовать его в качестве режима первого ряда для лечения BV. Совсем недавно в рандомизированном исследовании было изучено, превосходит ли увеличение продолжительности терапии метронидазолом до 14 дней 7-дневный режим за счет повышения показателей излечения от BV.Показатели излечения были значительно улучшены при 14-дневном режиме при 7-дневном контрольном визите (45% против 63%). Тем не менее, показатели излечения были одинаковыми при контрольном посещении через 21 день, что позволяет предположить, что произошел рецидив или повторное инфицирование. 25 Увеличение продолжительности терапии метронидазолом не было связано с увеличением вагинального кандидоза или побочных эффектов со стороны желудочно-кишечного тракта. 25
Побочные эффекты
Терапия метронидазолом связана с побочными эффектами, включая желудочно-кишечные эффекты (металлический привкус во рту, тошнота, рвота) и кандидозная инфекция.Однако недавний метаанализ сделал вывод, что при местном применении метронидазол не имел значительной связи с кандидозом. 20 Такие побочные эффекты использовались для поддержки терапии однократной дозой перорального метронидазола или местного метронидазола. 26 Они также могут нести ответственность за трудности с соблюдением 7-дневного курса лечения и впоследствии приводить к неэффективности лечения. Неполное излечение может быть связано с повышенным риском рецидива или развития резистентности к метронидазолу.Поскольку вагинальные схемы были связаны с меньшим количеством жалоб со стороны желудочно-кишечного тракта (33% против 52%), 21 вагинальный метронидазол может быть альтернативой метронидазолу для приема внутрь.
Клиндамицин
Клиндамицин — второе противомикробное средство для лечения БВ. Этот линкозамидный антибиотик, подкласс большого семейства макролидных антибиотиков, имеет различные лечебные препараты, включая вагинальные (яйцеклетки и крем) и пероральные.
Клиндамицин по сравнению с плацебо
Согласно недавнему метаанализу, интравагинальное лечение (0.1%, 1%, 2% крем с клиндамицином два раза в день в течение 5 дней; 2% крем клиндамицина перед сном в течение 7 дней) продемонстрировали преимущества лечения BV с меньшим количеством неудач лечения по сравнению с плацебо (относительный риск: 0,25; 95% доверительный интервал: 0,16–0,37). 20
Пути введения
Только в одном исследовании оценивалась эффективность перорального клиндамицина по сравнению с интравагинальным введением. Согласно этому исследованию, пероральный прием клиндамицина 450 мг три раза в день и 2% клиндамицина во влагалищном креме 5 г один раз в день в течение 7 дней приводил к аналогичным показателям излечения. 27
Яйца против сливок
В одном рандомизированном исследовании сравнивалась эффективность вагинальных яйцеклеток клиндамицина (100 мг в день в течение 3 дней) и вагинального крема клиндамицина (5 г перед сном в течение 7 дней) для лечения БВ. 28 Показатели излечения были аналогичными: 53,7% для группы яйцеклеток и 47,8% для группы крема. Аналогичным образом было обнаружено, что однократная доза вагинального крема с клиндамицином эквивалентна с точки зрения безопасности и эффективности 7-дозному режиму вагинального крема. 29
Клиндамицин против метронидазола
В недавнем Кокрановском обзоре применялся местный клиндамицин (2% крем клиндамицина 5 г перед сном в течение 7 дней; яйцеклетка 100 мг в день в течение 3 дней) или клиндамицин перорально (500 мг два раза в день в течение 7 дней). ) оказался эквивалентен пероральному (500 мг два раза в день в течение 7 дней) или местному метронидазолу (0.75% гель 5 г ежедневно в течение 7 дней). 20 Однако местный клиндамицин имел более низкую частоту побочных эффектов (металлический привкус во рту, тошнота, рвота), чем пероральный метронидазол. 19 Кроме того, крем с клиндамицином и яйцеклетки на масляной основе могут нарушить безопасность латексных презервативов и диафрагм.
Тинидазол
Тинидазол — это нитроимидазольный антибиотик и противопротозойное средство, о котором впервые сообщили в Европе, Азии и Латинской Америке для его использования при лечении БВ.Испытания, оценивающие пероральные схемы приема 1-2 г в день в течение 1-5 дней, дали положительные результаты. 30 Тинидазол недавно был лицензирован в США для лечения БВ. 31
Тинидазол в сравнении с плацебо
В рандомизированном контролируемом исследовании оценивалась эффективность тинидазола, вводимого перорально в дозе 1 г 1 раз в день в течение 5 дней и 2 г 1 раз в день в течение 2 дней, через 21-30 дней по сравнению с плацебо. . 32 Авторы продемонстрировали более высокую эффективность обеих схем лечения тинидазолом по сравнению с плацебо при лечении БВ.Показатели излечения составили 37% для группы 1 г один раз в день в течение 5 дней, 27% для группы 2 г один раз в день в течение 2 дней и 5,1% в группе плацебо. FDA основало свое недавнее одобрение на этих результатах.
Тинидазол в сравнении с метронидазолом
Исходя из своего фармакокинетического профиля, тинидазол потенциально может быть высокоэффективным лекарством от БВ. По сравнению с метронидазолом он имеет более высокий C max , площадь под кривой, стабильную концентрацию в сыворотке и более длительный период полувыведения. 33 Спектр активности против бактерий, связанных с BV, очень похож для двух агентов. 33 Эффективность двух схем тинидазола (500 мг два раза в день или 1 г два раза в день в течение 7 дней) сравнивалась с метронидазолом 500 мг два раза в день в течение 7 дней в рандомизированном исследовании. 34 Не было обнаружено существенной разницы в частоте неудач лечения (балл по Ньюдженту ≥7) между тинидазолом (27% для режима 1 г и 25% для режима 500 мг) и метронидазолом (18%) через 14 дней наблюдения. до посещения.Точно так же частота краткосрочных рецидивов при контрольном визите через 2 месяца существенно не различалась (40%, 20% и 34% соответственно).
Тинидазол против клиндамицина
Только в одном исследовании оценивалась эффективность однократной пероральной дозы 2 г тинидазола по сравнению с 2% вагинальным кремом клиндамицина в течение 7 дней. 35 В конце терапии женщинам в группе тинидазола вводили кислый вагинальный гель 2 г каждые 3 дня в течение дополнительных 3 недель. После 1 недели лечения показатель клинического излечения (<2 критериев Амселя) составил 84% в обеих группах без статистической разницы.При 4-недельном наблюдении частота клинического излечения была выше в группе тинидазола и кислого вагинального геля (94%), чем в группе клиндамицина (78%), без статистической разницы. Этот результат свидетельствует о том, что однократная доза перорального тинидазола так же эффективна, как и клиндамицин местного применения. Ни в одном исследовании не сравнивалась эффективность перорального тинидазола и перорального клиндамицина.
Побочные эффекты
Пероральная терапия тинидазолом была связана с побочными эффектами (дрожжевой инфекцией, тошнотой, рвотой и неприятным привкусом во рту), такими как наблюдаемые при пероральной терапии метронидазолом. 32
Секнидазол
Секнидазол — это нитроимидазольный антибиотик с широким спектром активности против анаэробных микроорганизмов и более длительный период полураспада, чем метронидазол. 36 При пероральном приеме в виде однократной дозы он эффективен при лечении амебиаза, лямблиоза, трихомониаза и BV. 36 Он представляет собой привлекательный терапевтический вариант, особенно для женщин, соблюдение которых сомнительно.
Секнидазол по сравнению с метронидазолом
Ни в одном исследовании не оценивалась эффективность секнидазола по сравнению с плацебо.Однако эффективность секнидазола сравнивали с основным методом терапии БВ — метронидазолом. Рандомизированное двойное слепое исследование не меньшей эффективности было проведено в соответствии с руководством FDA для сравнения эффективности однократной пероральной дозы 2 г секнидазола по сравнению с 7-дневным курсом приема 500 мг метронидазола перорально два раза в день. 37 Схема секнидазола оказалась не менее эффективной, чем схема приема нескольких доз метронидазола. Терапевтическое излечение через 28 дней наблюдения составило 60% в группе секнидазола и 59% в группе метронидазола.Секнидазол хорошо переносился, и побочные эффекты были сходными в обеих группах (38% в группе метронидазола и 39% в группе секнидазола). Хотя о головных болях сообщалось редко, они чаще наблюдались в группе секнидазола (9% против 4%).
Продолжительность пероральных схем
В попытке уменьшить побочные эффекты было проведено одно исследование, чтобы определить, можно ли лечить БВ однократной пероральной дозой секнидазола 1 г с той же эффективностью, что и обычная разовая пероральная доза 2 г доза.Женщины с симптоматическим БВ были рандомизированы для получения одной из двух схем. 38 Скорость клинического излечения оценивалась через 1 неделю на основании критериев Амзеля. Показатель излечения составил 97% при терапии 2 г и 95% в группе дозы 1 г. О побочных эффектах сообщалось с одинаковой частотой в обеих группах (34% и 36% соответственно).
Другие пути введения
Нараяна и его сотрудники разработали и оценили in vitro вагинальные гели на основе ионно-активируемых систем для местного высвобождения секнидазола. 39 Эта новая формула показала многообещающую способность уменьшить системные побочные эффекты и улучшить терапевтические эффекты и соблюдение пациентом режима лечения.
Неантибиотическая терапия
Пробиотики
Согласно определениям FDA и Всемирной организации здравоохранения, пробиотики — это «живые микроорганизмы, которые при введении в адекватных количествах приносят пользу здоровью хозяина». 40 Механизм, с помощью которого пробиотики приносят такую пользу для здоровья, не совсем понятен.Было предложено несколько гипотез относительно механизма их действия: (i) в качестве примера сообщалось, что Lactobacillus fermentum RC-14 продуцирует биоповерхностно-активное вещество, содержащее большое количество связывающих коллаген белков, которые могут ингибировать адгезию патогенов и вызывать конкурентную исключение возбудителя на эпителиальные клетки; (ii) пробиотики могут продуцировать противомикробные соединения, такие как перекись водорода, молочная кислота или бактериоцин, которые ингибируют рост патогенов; (iii) пробиотическая терапия может вызывать модуляцию слизистой оболочки, которая усиливает ответ иммунной системы хозяина. 41 — 43
Микроорганизмы с пробиотическими свойствами: L. rhamnosus GR-1, L. rhamnosus Lcr 35, L. reuteri RC-14 и L. crispatus CTV- 05. 44 — 47 Было показано, что перорально или вагинально они улучшают микрофлору влагалища без каких-либо побочных эффектов и имеют потенциальное клиническое значение. 44 — 47 Прохождение пробиотика через кишечник имеет то преимущество, что препятствует естественному процессу, посредством которого патогены выходят из кишечника и поднимаются по промежности во влагалище. 45
Недавно признанные штаммы L. rhamnosus L60 и L. fermentum L23 48 были рассмотрены для разработки пробиотиков в связи с их эффективностью in vitro в отношении продукции бактериоцина, адгезии к эпителиальным клеткам и коагрегации с патогенными микроорганизмами. бактерии. 48
Лечение BV
Свидетельства снижения уровней резидентных видов Lactobacillus в BV дали начало концепции замены штамма Lactobacillus для восстановления нормальной микрофлоры влагалища.Два недавних обзора поддержали использование пробиотиков: 49 , 50 , но необходимы дальнейшие рандомизированные контролируемые испытания, прежде чем можно будет сделать окончательные выводы об эффективности пробиотиков для лечения БВ. В одном рандомизированном исследовании сравнивалась эффективность вагинальных пробиотиков с вагинальным метронидазолом. 51 Авторы предположили, что степень излечения БВ после двух интравагинальных капсул пробиотиков, содержащих 10 9 L. rhamnosus GR-1 и 10 9 L.reuteri RC-14 ежедневно перед сном в течение 5 дней был более эффективным, чем вагинальный гель 0,75 метронидазола, применяемый дважды в день в течение 5 дней. Симптоматический BV был значительно снижен через 15 дней наблюдения у 85% женщин в группе пробиотиков по сравнению с 45% в группе метронидазола. Тем не менее, другое недавнее рандомизированное контролируемое исследование, сравнивающее вагинальное введение 10 7 L. acidophilus и 0,03 мг эстриола с вагинальным метронидазолом, показало эквивалентные показатели излечения через 3–7 дней наблюдения с несколько худшими результатами через 1 месяц наблюдения. вверх. 52 Другие исследования связывают антибиотики с пробиотиками, результаты которых различаются в зависимости от типов используемых пробиотиков и антибиотиков, а также в зависимости от пути введения (перорального или вагинального). Пероральная терапия метронидазолом (500 мг два раза в день в течение 7 дней) плюс пероральный пробиотик два раза в день в течение 30 дней (1 капсула, содержащая 10 9 L. rhamnosus GR-1 и 10 9 L. reuteri RC-14) показали значительно повышенную эффективность по сравнению с пероральным приемом только метронидазола. 53 При 30-дневном наблюдении у 88% была нормальная вагинальная флора в группе пробиотиков по сравнению с 40% в группе плацебо. Мартинес и его сотрудники подтвердили, что L. rhamnosus GR-1 и L. reuteri RC-14 могут служить дополнением к противомикробной терапии и улучшать показатели излечения. 54 При аналогичном дизайне исследования однократная доза тинидазола (2 г) с добавлением двух капсул, содержащих L. rhamnosus GR-1 и L. reuteri RC-14 каждое утро в течение следующих 4 недель, показала значительное увеличение эффективность по сравнению с одним тинидазолом.При 28-дневном наблюдении у 88% пациентов в группе пробиотиков была нормальная микрофлора влагалища по сравнению с 50% в группе плацебо. Это открытие не было подтверждено среди ВИЧ-инфицированных женщин. 55 Пациенты с БВ, получавшие метронидазол в течение 10 дней (400 мг перорально два раза в день), были рандомизированы для получения ежедневных пероральных капсул с пробиотиками L. rhamnosus GR-1 и L. reuteri RC-14 (2 × 10 9 жизнеспособных организмов) или плацебо в течение 6 месяцев. Не было обнаружено значительных различий в частоте излечения при 2-недельном наблюдении, а распространенность БВ была одинаковой в обеих группах через 25 недель наблюдения.Таким образом, это исследование показало, что BV труднее искоренить у ВИЧ-инфицированных, а ежедневный пероральный прием пробиотика недостаточно улучшил микробиоту.
Профилактика рецидивов
Второе предлагаемое применение пробиотиков — предотвращение рецидива БВ после начального лечения. Гипотеза заключается в том, что аномалии влагалищной флоры часто сохраняются даже при отсутствии клинических симптомов после антимикробной терапии.
В одном двойном слепом рандомизированном плацебо-контролируемом исследовании сравнивалась эффективность вагинальных желатиновых капсул (10 9 L.gasseri Lba EB01-DSM 14869 и L. rhamnosus ( Lbp PB01-DSM 14870), вводимых в течение 10 дней в течение трех менструальных циклов вместе с дополнительной терапией плацебо после 7-дневного курса ежедневного 2% вагинального крема с клиндамицином. 56 При контрольном наблюдении через 1 месяц показатель излечения составил 64% в группе пробиотиков и 78% в группе плацебо; разница не была значительной. В конце исследования (6 месяцев наблюдения) и у женщин, первоначально вылечившихся, 65% группы пробиотиков имели нормальную флору по сравнению с 46% группы плацебо; разница была значительной.Вагинальные пробиотики, вводимые в течение 10 дней менструального цикла в течение 3 месяцев, в значительной степени способствовали предотвращению рецидива. Исследование показало, что дополнительное лечение лактобацилл не улучшает эффективность терапии БВ в течение первого месяца лечения, но для первоначально вылеченных женщин дополнительное лечение значительно увеличивает время до рецидива. Эти результаты были подтверждены в другом исследовании, в котором сообщалось о длительном применении вагинального пробиотика. Женщины с симптоматическим БВ были рандомизированы: (1) для приема перорально 500 мг метронидазола дважды в день в течение 7 дней; (2) получить тот же режим приема метронидазола с последующим вагинальным введением через 8 дней 40 мг L.rhamnosus (> 40 000 колониеобразующих единиц) один раз в неделю в течение 6 месяцев. 57 Последующее наблюдение в течение 12 месяцев показало увеличение аномальной микрофлоры влагалища с 9% через 1 месяц после приема одного метронидазола до 31% через 12 месяцев. В группе пробиотиков частота аномальной флоры была одинаковой в начале и в конце периода наблюдения (4% и 9% соответственно). По мнению авторов, это прогрессирующее расхождение между двумя группами было результатом стабилизации сбалансированной микрофлоры влагалища в группе пробиотиков и прогрессирующего увеличения частоты рецидивов BV в группе, получавшей только метронидазол.Введение вагинального пробиотика после пероральной терапии метронидазолом может увеличить показатель излечения в течение периода последующего наблюдения за счет стабилизации экосистемы влагалища и, таким образом, уменьшения числа пациентов, страдающих рецидивом БВ.
Другие авторы предложили профилактическое использование пробиотиков у здоровых женщин с рецидивирующим БВ в анамнезе. Рандомизированное двойное слепое плацебо-контролируемое исследование было проведено среди здоровых женщин, перенесших более 2 эпизодов БВ в предыдущем году. 58 Женщины были рандомизированы для приема либо одной вагинальной капсулы пробиотиков (8 миллиардов колониеобразующих единиц L. rhamnosus , L. acidophilus, и Streptococcus thermophilus ) или плацебо в течение 7 дней, 7 дней. выкл., 7 дней по режиму. В соответствии с критериями Амзеля в течение 2 месяцев после профилактики пробиотиками были зарегистрированы более низкие показатели заболеваемости BV (16% для группы пробиотиков и 45% для группы плацебо). 11-месячное наблюдение, состоящее из телефонного интервью, показало, что женщины, получавшие пробиотики, имели более низкую частоту симптомов BV, чем в группе плацебо.Хотя это исследование было ограничено телефонным контрольным интервью, которое могло занижать частоту симптомов BV, результаты действительно предполагают, что местное введение штамма Lactobacillus может быть полезным дополнительным инструментом в лечении рецидивирующего BV. В настоящее время необходимы другие исследования для дальнейшего подтверждения эффективности пробиотиков в профилактике рецидивов БВ.
Местное подкисление влагалищной жидкости
BV характеризуется ощелачиванием влагалищной жидкости (pH влагалища> 4.5) побуждает некоторых авторов предлагать коррекцию влагалищного pH для лечения BV. Результаты были противоречивыми. В двух рандомизированных двойных слепых клинических испытаниях одно только закисление влагалища (5 мл геля уксусной кислоты интравагинально два раза в день в течение 7 дней или 5 г геля кислотно-буферной композиции интравагинально один раз в день в течение 5 дней) было неэффективной терапией BV по сравнению с плацебо или метронидазолом. . 59 , 60 Однако в другом рандомизированном исследовании было обнаружено, что комбинация перорального метронидазола 500 мг два раза в день и 5 г молочнокислого вагинального геля перед сном в течение 7 дней лучше, чем один метронидазол, в способствовании колонизации лактобацилл и уменьшение зловонных выделений из влагалища. 61 Кроме того, молочная кислота не только хорошо переносилась, но и уменьшала рецидивы симптоматического БВ. 61
Новые методы лечения
Антибиотики и новые вагинальные системы доставки
Метронидазол или клиндамицин вагинально являются наиболее распространенной терапией при лечении БВ, но ее эффективность не оптимальна. Некоторые авторы работают над улучшением существующих составов или созданием новых лекарственных форм. Одна группа в Египте, работающая над полимерами плюроника, разработала гидрогель, который набухает в водной среде, для использования в качестве системы доставки лекарств.Эта новая вагинальная система доставки метронидазола улучшила терапевтическую эффективность по сравнению с таковой, достигаемой с помощью обычного вагинального геля. 62 В пилотном рандомизированном исследовании, хотя аналогичные показатели излечения были зарегистрированы через 1 неделю лечения (85% в группе нового вагинального геля и 71,4% в группе обычного вагинального геля; P = 0,294), показатель излечения был значительно выше через 4 недели в группе с новым гелем по сравнению с группой с обычным гелем (80% и 47% соответственно).Эти результаты предполагают новое и эффективное долгосрочное лечение BV. В другом месте была разработана новая лекарственная форма, содержащая метронидазол, на основе вагинальных мукоадгезивных таблеток, изготовленных за счет включения биоадгезивных полимеров. 63 Аналогичным образом были разработаны новые составы биоадгезивной пленки из клиндамицинфосфата для вагинальной доставки. 64 Свойства in vitro и антибактериальная активность этих новых составов могут предложить альтернативу традиционным лекарственным формам для местного вагинального введения.Успех таких новых лекарственных форм и биоадгезивных продуктов, предназначенных для увеличения времени пребывания антибиотика в полости влагалища, будет зависеть не только от их эффективности, но также от их потенциальной токсичности для эпителиальных клеток слизистой оболочки влагалища и резидентных лактобацилл.
Новые противомикробные средства
Нифурател, производное фурана, является противопротозойным и противогрибковым средством. Безопасный, хорошо переносимый и не имеющий известных тератогенных эффектов, он может использоваться при лечении многих инфекций мочеполовых путей. 65 Togni и соавторы недавно сравнили антимикробную активность нифуратела против G. vaginalis , A. vaginae и лактобацилл с двумя применяемыми в настоящее время антибиотиками. Результаты показывают, что нифурател имеет более оптимальный спектр действия, будучи высокоактивным против G. vaginalis и A. vaginae , не влияя на лактобациллы. 66 Эти данные являются многообещающими и побудили авторов предложить нифурател для лечения БВ.Теперь необходимо разработать клинические исследования.
Влияние противогрибковой терапии на BV
Самолечение противогрибковыми препаратами широко практикуется и может быть полезно для женщин с Candida , коинфицированных BV. По общему мнению, для роста C. albicans и BV требуется противоположный pH влагалища, но поскольку кандидозный вульвовагинит требует низкой кислотности, а BV требует высоких уровней pH влагалища, это представление неверно. Действительно, Дондерс и сотрудники недавно сообщили, что девять из 142 женщин (примерно 6%) с симптоматическим кандидозом также имели БВ. 67 Противогрибковое лечение вылечило БВ у 70% женщин с одновременным кандидозным вагинитом. Хотя противогрибковое лечение может иметь положительный эффект на женщин с сопутствующим BV, оно не предотвращает развитие BV у BV-отрицательных женщин. О подобном преимуществе противогрибковой терапии сообщалось ранее в рандомизированном контролируемом исследовании 68 , в котором женщины, получавшие яйцеклетки, содержащие метронидазол и нистатин для лечения БВ, имели лучший показатель излечения через 2 недели лечения, чем те, кто получал метронидазол 0.Только 75% гель (20% и 4% соответственно). Более того, преимущества комбинированной терапии сохранялись через 3 месяца лечения (52% и 33% соответственно).
Антисептики
Эфирные масла лекарственных растений обладают сильными антисептическими свойствами. Два недавних исследования предложили использовать тимол и эвгенол для терапии БВ. 69 , 70 Тимол представляет собой природный монотерпеновый фенол, содержащийся в масле тимьяна, с активностью in vitro на биопленках G. vaginalis ; и эвгенол представляет собой фенилпропен, экстрагированный, в частности, из гвоздичного масла.Оба применялись через вагинальный душ один раз в день в течение 7 дней и привели к значительному уменьшению симптомов, аналогичному эффекту вагинального метронидазола. 70 Однако следует проанализировать не только уменьшение симптомов, но и влияние тимола на флору влагалища.
Монолаурат глицерина, другой антисептик, представляет собой безопасный моноглицерид с бактерицидными свойствами для грамположительных организмов. Он является микробицидным в отношении Candida и G. vaginalis in vitro и уменьшает количество обоих организмов, не затрагивая вагинальные лактобациллы in vivo при применении через вагинальный гель. 71 Теперь необходимы клинические испытания для оценки эффективности геля монолаурата глицерина при лечении БВ.
В недавнем исследовании оценивалась эффективность октенидина гидрохлорида / феноксиэтанола, местного антисептического спрея, применяемого в течение 7 или 14 дней по сравнению с 7-дневным приемом вагинальных таблеток метронидазола для терапии БВ. 72 Местный антисептический спрей был так же эффективен, как и стандартная терапия, с показателями излечения 58% и 71% через 7 дней и 14 дней, соответственно, по сравнению с 61% через 7 дней при применении метронидазола.
Группа специалистов из Китая разработала термочувствительный гель, содержащий наночастицы серебра, и исследовала его антибактериальные свойства in vitro. Эта оптимизированная лекарственная форма наночастиц серебра продемонстрировала большой потенциал, способствуя дальнейшему развитию клинического лечения БВ. 73
Пребиотики
Другой альтернативой лечению БВ является изменение флоры влагалища от БВ- к флоре, в которой преобладает Lactobacillus , путем стимулирования роста лактобацилл.Принцип пребиотиков заключается в обеспечении питательными веществами, которые стимулируют рост лактобацилл. Олигосахариды могут избирательно способствовать росту лактобацилл, которые, в свою очередь, вырабатывают молочную кислоту для снижения рН влагалища и секретируют антибактериальные вещества, которые ингибируют адгезию и репликацию анаэробных бактерий. 74 Некоторые авторы предложили местное применение геля, содержащего сахарозу, дисахарид глюкозы и фруктозы, для лечения БВ. Клиническое исследование фазы III было проведено с участием женщин с симптоматическим БВ, которые были случайным образом разделены на три группы для вагинального применения сахарозы (5 г), метронидазола (0.75%) и гели плацебо два раза в день в течение 5 дней подряд. 75 Показатели терапевтического излечения (согласно рекомендациям FDA), оцененные через 21–35 дней после начала лечения, составили 61%, 67% и 7%, соответственно, для групп сахарозы, метронидазола и плацебо-геля. Эти результаты предполагают, что сахароза имеет терапевтическую скорость излечения, аналогичную гелю метронидазола. Интересно, что при промежуточном посещении (7–10 дней после начала лечения) показатель терапевтического излечения был статистически выше в группе сахарозы (83%), чем в группе метронидазола (71.3%) и группа плацебо (0,9%). Оценка лактобацилл на основе оценки Nugent при посещении в течение 5-7 дней показала значительно более высокие уровни лактобактерий в группе, получавшей гель сахарозы, по сравнению с группой метронидазола. Эти результаты предполагают, что, стимулируя рост лактобацилл, гель сахарозы восстанавливает нормальную микрофлору влагалища быстрее, чем метронидазол. Однако, хотя частота нежелательных явлений после геля сахарозы оказалась сходной с таковой в других группах, можно ожидать, что лечение сахарозой также будет способствовать развитию кандидоза.
Текущие стратегии
Симптоматический BV
BV является наиболее частой причиной выделений или запаха из влагалища. Самые последние рекомендации по лечению симптоматического БВ с целью облегчения этих вагинальных симптомов были выпущены в 2010 году Центрами по контролю за заболеваниями США. 76 Рекомендуемые режимы для беременных и небеременных женщин приведены в. Лечение первой линии включает метронидазол или клиндамицин. Следует избегать употребления алкоголя на протяжении 7-дневного лечения системным метронидазолом и 1-го дня после него.Женщинам с побочными эффектами может быть рекомендовано вагинальное введение. Пользователи презервативов и диафрагм должны тщательно выбирать лечение, поскольку ослабление латекса может произойти в течение 5 дней после нанесения крема с клиндамицином на масляной основе. Следует отметить недавнее внедрение тинидазола в качестве альтернативы метронидазолу и клиндамицину. Во время лечения женщинам следует рекомендовать избегать незащищенного секса. Кроме того, не рекомендуется проводить спринцевание, способствующее рецидивам во влагалище.Обычное лечение половых партнеров не считается необходимым.
Таблица 1
Схемы лечения бактериального вагиноза согласно Центрам по контролю за заболеваниями США 76
Три рекомендуемых схемы
| |||
Три альтернативных схемы
| |||
Три рекомендуемые схемы для беременных
|
| Вопрос | Ответ | ||
| abx для неонатального сепсиса | cefotax и amp | ||
| какие 2 dz дауны подвержены риску | острый лейк и Alz | ||
| круп вызван Tx? | parinflu, no tx | ||
| грибковые infxn ногти на ногах называется? Tx? | онихомикоз, tx w тербинафин или итраконазол | ||
| 2 типа стригущего лишая волосистой части головы, tx | microsporum w зеленая флуоресценция по Вудсу и трихофитон (MC) без зеленой флуоресценции, tx = пероральный griseo | ||
| clinda | |||
| tx gono | цефтриакс 1 доза в / м + 7d докси или 1 доза азитро для покрытия сосуществующих хламидий | ||
| tx chlamydia | 7d doxy или 1 доза азимонитроцита 9028 9049 нужно лечить полового партнера | ||
| tx для бактериального вагиноза | flagy | ||
| uti in preg | нитрофурантоин и нужно f / u Ucx | ||
| tx дрожжи вагинальный tx клотрим | клинда, гент | ||
| nml tx uti у женщин | bactrim 3 d, cipro при аллергии | tx PID | Внутривенно цефокс и докси, если перорально докси (или азитро + внутримышечно цефтриакс) |
| tx lyme, in preg? | doxy, but amox (or ancef) в preg | ||
| tx SBP | ceftriax | ||
| tx hep B | поддерживающий | ||
| tx hepB28 | 905 вакцина hepBинтерферон и рибавирин при хроническом гепатите С без интерферона | ||
| tx salmonella | только tx, если пациенты с высоким риском (ципро, бактрим или цефтриакс) | ||
| tx pseudo | amor / zospik|||
| tx CAP | цефтриакс + азитро, если inpt; левакин | ||
| rubeola | корь с 3 C: кашель, конъюнктивит, насморк и пятна Коплика, предшествующие макулопапической сыпи | ||
| краснуха | немецкая корь с низкой лихорадкой, задняя и затылочная лихорадка, задняя и затылочная лихорадка стопы | ||
| tx для + PPD | инониазид + пиридоксин (b6) x9mos | ||
| tx для активного TB | RIPE (рифампин, INH, пиразинамид, этамбутол) 212 mos, затем 4 мосампин 905 IN, затем 4 мосампин 905 | отсекает тест PPD | 5 мм для ВИЧ и тесных контактов, 10 мм для здравоохранения, prisones, NH |
| дивертикулит tx | in pt zosyn IV, outpt cipro + flagylax | ||
| tx септический шов 905ri12 906 vanc | |||
| tx менингит | ceftraix + vanc | ||
| tx salmonella osteo | ancef | ||
| DM w DKA at r isk для чего infxn пазух | мукормизоз, tx w IV amph | ||
| затылочная ригидность w зрительные галлюцинации, думаю | HSV энцефалит | ||
| ppx при менингококковом менингите | доза ципроцита | <50, какой abx дать для какого ppx? | azithro для MAC ppx |
| какой tx кокаин CP с? | фентоламин (альфа-агонист) и избегайте BB | ||
| tx Alz dz | ингибирует ацетилхолинэстеразу, то есть такрин, донепезил | ||
| tx паркинсоны | агонист допа, прамипексон | 906-ват49 и прамипексол 905 клозапинагранулоцитоз, требуется недельный КБК | |
| перед проверкой пероральных ретиноидов | UPT, липидный профиль, LFT | ||
| что такое фенелзин? Другой бывший? | MAOI, также транилципромин | ||
| tx псориаз | mtx | ||
| что такое лейпролид | gnrh аналог для эндометриоза | ||
| эндометриоз | триамбинолон | ||
| SE диданозин | панкреатит | ||
| SE абакавир | Синдром гиперчувствительности | ||
| SE невирапин | 12 | 905 905 кристалл индуцированная печеночная недостаточность 905 905 схемаэфавиренц, тенофовир, эмтрицитабин | |
| ВИЧ ppx | тенофовир и ламивудин 4 недели | ||
| tx RA | НПВП, затем метотрексат и низкие дозы стероидов | 905 ?этанерцепт или инфликсимаб, сначала скрининг туберкулеза | |
| PUD w Hpylori tx | PPI, амоксициллин, кларитро (флагил, если аллергия на PCN) | ||
| антидот для глибурида | окт. подщелачивать мочу | ||
| как ASA OD представляет | AMS, AG ацидоз с метаболической щелочью и ARF |
SEC.gov | Превышен порог скорости запросов
Чтобы обеспечить равный доступ для всех пользователей, SEC оставляет за собой право ограничивать запросы, исходящие от необъявленных автоматизированных инструментов. Ваш запрос был идентифицирован как часть сети автоматизированных инструментов за пределами допустимой политики и будет обрабатываться до тех пор, пока не будут приняты меры по объявлению вашего трафика.
Укажите свой трафик, обновив свой пользовательский агент, включив в него информацию о компании.
Для лучших практик по эффективной загрузке информации из SEC.gov, включая последние документы EDGAR, посетите sec.gov/developer. Вы также можете подписаться на рассылку обновлений по электронной почте о программе открытых данных SEC, включая передовые методы, которые делают загрузку данных более эффективной, и улучшения SEC.gov, которые могут повлиять на процессы загрузки по сценарию. Для получения дополнительной информации обращайтесь по адресу [email protected].
Для получения дополнительной информации см. Политику конфиденциальности и безопасности веб-сайта SEC. Благодарим вас за интерес к Комиссии по ценным бумагам и биржам США.
Идентификатор ссылки: 0.cc8e655f.1623467481.2140c12f
Дополнительная информация
Политика безопасности в Интернете
Используя этот сайт, вы соглашаетесь на мониторинг и аудит безопасности. В целях безопасности и обеспечения того, чтобы общедоступная услуга оставалась доступной для пользователей, эта правительственная компьютерная система использует программы для мониторинга сетевого трафика для выявления несанкционированных попыток загрузки или изменения информации или иного причинения ущерба, включая попытки отказать пользователям в обслуживании.
Несанкционированные попытки загрузить информацию и / или изменить информацию в любой части этого сайта строго запрещены и подлежат судебному преследованию в соответствии с Законом о компьютерном мошенничестве и злоупотреблениях 1986 года и Законом о защите национальной информационной инфраструктуры 1996 года (см. Раздел 18 U.S.C. §§ 1001 и 1030).
Чтобы обеспечить хорошую работу нашего веб-сайта для всех пользователей, SEC отслеживает частоту запросов на контент SEC.gov, чтобы гарантировать, что автоматический поиск не влияет на возможность доступа других лиц к контенту SEC.gov. Мы оставляем за собой право блокировать IP-адреса, которые отправляют чрезмерное количество запросов. Текущие правила ограничивают пользователей до 10 запросов в секунду, независимо от количества машин, используемых для отправки запросов.
Если пользователь или приложение отправляет более 10 запросов в секунду, дальнейшие запросы с IP-адреса (-ов) могут быть ограничены на короткий период.Как только количество запросов упадет ниже порогового значения на 10 минут, пользователь может возобновить доступ к контенту на SEC.gov. Эта практика SEC предназначена для ограничения чрезмерного автоматического поиска на SEC.gov и не предназначена и не ожидается, что она повлияет на людей, просматривающих сайт SEC.gov.
Обратите внимание, что эта политика может измениться, поскольку SEC управляет SEC.gov, чтобы гарантировать, что веб-сайт работает эффективно и остается доступным для всех пользователей.
Примечание: Мы не предлагаем техническую поддержку для разработки или отладки процессов загрузки по сценарию.
Диагностика и лечение вагиноза
Вагинит обычно характеризуется выделениями из влагалища или зудом и раздражением вульвы; может присутствовать вагинальный запах. Три заболевания, наиболее часто связанные с выделениями из влагалища, — это трихомониаз (вызываемый T. vaginalis), бактериальный вагиноз (BV) (вызываемый замещением нормальной микрофлоры влагалища чрезмерным ростом анаэробных микроорганизмов и Gardnerella vaginalis) и кандидоз (обычно вызываемый Candida albicans).Вульвовагинальный кандидоз обычно не передается половым путем, но он включен в этот раздел, поскольку часто диагностируется у женщин, проходящих обследование на предмет заболеваний, передающихся половым путем.
Вагинит диагностируется при исследовании свежих выделений под микроскопом и pH. PH вагинального секрета может быть определен с помощью индикатора pH с узким диапазоном значений для повышенного pH, типичного для BV или трихомониаза (т.е. pH больше 4,5). Один из способов исследования разряда — разбавить образец одной или двумя каплями 0.9% физиологический раствор на одном предметном стекле и 10% раствор гидроксида калия (КОН) на втором предметном стекле. Запах амина, обнаруженный сразу после нанесения КОН, свидетельствует о BV. Покровное стекло помещается на каждое предметное стекло и исследуется под микроскопом при малой и высокой мощности сушки. Подвижные T. vaginalis или ключевые клетки BV обычно легко идентифицируются в образце физиологического раствора. Дрожжи или псевдогифы видов Candida легче идентифицировать в образце КОН. Наличие объективных признаков воспаления вульвы при отсутствии вагинальных патогенов, наряду с минимальным количеством выделений, предполагает возможность механического, химического, аллергического или другого неинфекционного раздражения вульвы.Посев на T. vaginalis более чувствителен, чем микроскопическое исследование. Лабораторные исследования не могут определить причину вагинита у значительного меньшинства женщин.
Бактериальный вагиноз
Бактериальный вагиноз (БВ) — наиболее частая причина симптомов вагинита у женщин детородного возраста. БВ, ранее называвшийся неспецифическим вагинитом или вагинитом, связанным с гарднереллами, может передаваться половым путем, хотя вызывающие его микроорганизмы были обнаружены и у молодых женщин, не ведущих половую жизнь.БВ возникает из-за изменения баланса между различными типами бактерий во влагалище. Вместо нормального преобладания бактерий Lactobacillus во влагалище у женщин с BV обнаруживается повышенное количество организмов, таких как Gardnerella vaginalis, Bacteroides, Mobiluncus и Mycoplasma hominis. Исследователи изучают роль, которую каждый из этих микробов может играть в возникновении BV. Роль половой активности в развитии БВ не изучена. Кроме того, внутриматочные спирали (ВМС) могут увеличить риск заражения бактериальным вагинозом.
Рекомендации по диагностикеBV можно диагностировать с помощью клинических критериев или критериев окраски по Граму. Клинические критерии требуют наличия трех из следующих симптомов или признаков:
- Однородные белые невоспалительные выделения, которые равномерно покрывают стенки влагалища;
- Наличие ключевых клеток при микроскопическом исследовании;
- pH влагалищной жидкости более 4,5;
- Рыбный запах выделений из влагалища до или после добавления 10% КОН (т.е.е., тест на запах).
При использовании окрашивания по Граму определение относительной концентрации бактериальных морфотипов, характерных для измененной флоры BV, является приемлемым лабораторным методом диагностики BV. Посев на G. vaginalis не рекомендуется в качестве диагностического инструмента, поскольку он неспецифичен.
Лечение бактериального вагиноза
Основная цель терапии БВ — облегчение вагинальных симптомов и признаков инфекции. В лечении нуждаются все женщины, у которых наблюдается симптоматическое заболевание, независимо от статуса беременности.
BV во время беременности ассоциируется с неблагоприятными исходами беременности. Результаты нескольких исследований показывают, что лечение беременных женщин, у которых есть БВ и которые относятся к группе высокого риска преждевременных родов (т.е. тех, кто ранее родил недоношенных детей), может снизить риск преждевременных родов. Следовательно, беременные женщины из группы высокого риска, у которых нет симптомов БВ, могут пройти обследование для лечения.
Хотя некоторые эксперты рекомендуют лечение беременным женщинам из группы высокого риска, у которых бессимптомный БВ, другие считают, что прежде чем давать такую рекомендацию, необходима дополнительная информация.Большое рандомизированное клиническое исследование проводится для оценки лечения бессимптомного БВ у беременных женщин; Результаты этого исследования должны прояснить преимущества терапии БВ у женщин как с низким, так и с высоким риском преждевременных родов.
Бактериальная флора, характеризующая БВ, была извлечена из эндометрия и сальпингов у женщин с ВЗОМТ. БВ был связан с эндометритом, ВЗОМТ и целлюлитом влагалищной манжеты после инвазивных процедур, таких как биопсия эндометрия, гистерэктомия, гистеросальпингография и установка внутриматочной спирали, кесарево сечение и выскабливание матки.Результаты одного рандомизированного контролируемого исследования показали, что лечение БВ метронидазолом существенно снижает ПИД после аборта. На основании этих данных следует рассмотреть вопрос о лечении женщин с симптоматическим или бессимптомным БВ до проведения хирургического аборта. Однако необходимо больше информации, прежде чем рекомендовать, следует ли лечить пациентов с бессимптомным БВ до проведения других инвазивных процедур.
Рекомендуемые схемы для небеременных женщин
Для лечения беременных см. Бактериальный вагиноз, Особые рекомендации, Беременность.
- Метронидазол 500 мг перорально два раза в день в течение 7 дней, или
- Клиндамицин крем 2%, один полный аппликатор (5 г) интравагинально перед сном в течение 7 дней, или
- Метронидазол гель 0,75%, один полный аппликатор (5 г) интравагинально 2 раза в сутки в течение 5 дней.
ПРИМЕЧАНИЕ. Пациентам следует рекомендовать избегать употребления алкоголя во время лечения метронидазолом и в течение 24 часов после этого. Крем с клиндамицином имеет масляную основу и может ослабить латексные презервативы и диафрагмы.Дополнительную информацию см. На этикетке презервативов.
Альтернативные схемы
- Метронидазол 2 г перорально однократно, или
- Клиндамицин 300 мг перорально два раза в день в течение 7 дней.
Однодозная терапия метронидазолом 2 г является альтернативной схемой из-за его более низкой эффективности при БВ. Пероральный метронидазол (500 мг два раза в день) эффективен для лечения БВ, что приводит к облегчению симптомов и улучшению клинического течения и нарушений флоры.Основываясь на данных об эффективности из четырех рандомизированных контролируемых исследований, общие показатели излечения через 4 недели после завершения лечения существенно не различались между 7-дневным режимом перорального приема метронидазола и вагинального крема клиндамицина (78% против 82%, соответственно). Аналогичным образом, результаты другого рандомизированного контролируемого исследования показали, что показатели излечения через 7-10 дней после завершения лечения существенно не различались между 7-дневным режимом перорального приема метронидазола и вагинального геля с метронидазолом (84% vs.75% соответственно). FDA одобрило Flagyl ER ™ (750 мг) один раз в день в течение 7 дней для лечения БВ.
Некоторые медицинские работники по-прежнему обеспокоены возможной тератогенностью метронидазола, что было подтверждено экспериментами с использованием чрезвычайно высоких и длительных доз на животных. Однако недавний метаанализ не указывает на тератогенность у людей. Некоторые медицинские работники предпочитают интравагинальный путь введения из-за отсутствия системных побочных эффектов (например,g., легкие или умеренные желудочно-кишечные расстройства и неприятный вкус). Средние пиковые концентрации метронидазола в сыворотке крови после интравагинального введения составляют менее 2% от уровней стандартных пероральных доз 500 мг, а средняя биодоступность крема клиндамицина составляет приблизительно 4%.
Последующая деятельностьПоследующие посещения не нужны, если симптомы исчезнут. Рецидив BV не является чем-то необычным. Поскольку лечение БВ у беременных из группы высокого риска, протекающих бессимптомно, может предотвратить неблагоприятные исходы беременности, следует рассмотреть возможность последующего наблюдения через 1 месяц после завершения лечения, чтобы оценить, была ли терапия успешной.Альтернативные схемы лечения BV могут использоваться для лечения рецидива заболевания. Не рекомендуется длительный поддерживающий режим с какими-либо терапевтическими средствами.
Управление сексуальными партнерамиРезультаты клинических испытаний показывают, что на реакцию женщины на терапию и вероятность рецидива или рецидива не влияет лечение ее полового партнера (ей). Поэтому плановое лечение половых партнеров не рекомендуется.
Особые соображенияКрем с клиндамицином предпочтителен в случае аллергии или непереносимости метронидазола.Гель с метронидазолом можно рассмотреть пациентам, которые не переносят системный метронидазол. Пациентам с аллергией на метронидазол перорально нельзя назначать метронидазол вагинально.
Беременность при бактериальном вагинозеBV был связан с неблагоприятными исходами беременности (например, преждевременным разрывом плодных оболочек, преждевременными родами и преждевременными родами). Микроорганизмы, обнаруженные в повышенной концентрации при БВ, также часто присутствуют при послеродовом эндометрите или эндометрите после кесарева сечения.Поскольку лечение БВ у беременных женщин с высоким риском (т. Е. Тех, которые ранее родили недоношенных детей), у которых нет симптомов, может снизить вероятность преждевременных родов, таких женщин можно обследовать, а женщин с БВ можно лечить. Обследование и лечение следует проводить в самом начале второго триместра беременности. Рекомендуемая схема приема — метронидазол 250 мг перорально 3 раза в день в течение 7 дней. Альтернативными схемами являются метронидазол 2 г перорально однократно или клиндамицин 300 мг перорально два раза в день в течение 7 дней.
Беременным женщинам из группы низкого риска (т. Е. Женщинам, у которых ранее не было преждевременных родов), у которых есть симптоматический БВ, необходимо лечение для облегчения симптомов. Рекомендуемая схема приема — метронидазол 250 мг перорально 3 раза в день в течение 7 дней. Альтернативные схемы: метронидазол 2 г перорально однократно; клиндамицин 300 мг внутрь 2 раза в сутки в течение 7 дней; или гель метронидазола, 0,75%, один полный аппликатор (5 г) интравагинально два раза в день в течение 5 дней. Некоторые эксперты предпочитают использовать системную терапию для беременных из группы низкого риска для лечения возможных субклинических инфекций верхних отделов половых путей.
Беременным женщинам рекомендуется принимать более низкие дозы, чтобы свести к минимуму воздействие на плод. Данные относительно использования вагинального геля с метронидазолом во время беременности ограничены. Использование вагинального крема с клиндамицином во время беременности не рекомендуется, поскольку два рандомизированных исследования показали увеличение числа преждевременных родов среди беременных женщин, получавших этот препарат.
Свяжитесь с нами сегодняСвяжитесь с нами сегодня для получения дополнительной информации о бактериальном вагинозе.
Зуд в интимных местах у женщин: причины, лечение
Все мы знаем, что непременным симптомом практически любого недуга является боль. Именно она заставляет многих людей обратить внимание на свое здоровье и посетить врача. Однако организм может подавать и другие сигналы о том, что с ним не все в порядке. Среди них можно выделить зуд в интимных местах. Это явление не так страшно, как боль, но и заставляет страдать. Зуд лишает сна и покоя, снижает работоспособность, убивает стремление к близости.На что указывает такой неприятный симптом? Нужно ли мне спешить в больницу, когда она появится, или я могу использовать домашние средства? Чем опасен самолечение зуда в интимных местах? В нашей статье вы найдете ответы на все эти вопросы.
Почему у женщин может чесаться кожа в интимном месте?
Причин этого явления много, но все их можно разделить на две группы. В первую входят те, которые не имеют отношения к болезни. К ним относятся:
- Несоблюдение гигиены.
- Реакция кожи и слизистых оболочек на материал нижнего белья.
- Аллергия на прокладки и тампоны.
- Преобладание в рационе острых и острых блюд.
- Гормональные нарушения, вызванные приемом некоторых лекарств, беременностью.
- Зуд в интимном месте после антибиотиков (убивают полезную микрофлору, которая сразу использует патогенные и условно-патогенные микроорганизмы).
- Слишком жестокий секс.
- Неподходящие средства гигиены кожи (мыло, гель для душа).
- Частые стрессы.
Если причины зуда в интимном месте у женщин именно такие, лечение медикаментами не требуется.
Как узнать, что половые органы не чешутся от болезни? Для этого женщине необходимо выполнить несколько действий:
- Чтобы начать мыть не от случая к случаю, а каждый день. Желательно использовать для этого средства для интимной гигиены. Если их нет в наличии, вы можете заменить их детским мылом. В его состав не входят химические ингредиенты, такие как красители, ароматизаторы, духи.Все, что добавляют производители, — это экстракты ромашки или серия экстрактов ромашки. При повышенной чувствительности кожи можно умыться вообще без мыла, используя только бледно-розовый раствор марганцовки или отвар ромашки. В медицинской практике известны случаи, когда у женщин появляется зуд половых органов, проявившаяся аллергия на хлорированную воду.
- Заменить стиральный порошок.
- Замените нижнее белье, например, синтетику на хлопок, стринги на классические трусы.
- Начните использовать прокладки и тампоны другой марки.
Вы также можете пересмотреть свою диету, распорядок дня и приоритеты в интимной близости.
Если причина зуда — гормональный сбой, посещение гинеколога все же стоит. Врач подберет корректирующие средства, которые улучшат общее состояние женщины и снимут неприятный симптом. Если лечить зуд только «бабушкиными» методами, загнать проблему внутрь можно только кратковременного улучшения.
Если все эти методы не помогают, велика вероятность, что причиной зуда в интимном месте является заболевание. В такой ситуации визит к врачу необходим хотя бы для того, чтобы выяснить, какое именно заболевание вызывает раздражающий симптом. Без этого лечение невозможно.
У мужчин зуд в интимной зоне может появиться по тем же причинам, за исключением беременности и прокладок.
Неинфекционные заболевания, вызывающие зуд половых органов
Многие женщины стесняются обращаться к врачу с такой проблемой, как зуд в интимном месте.Они считают, что этот симптом присущ только венерическим заболеваниям и опасаются, что им обязательно поставят нелестное клеймо. На самом деле существует множество недугов, не имеющих ничего общего с интимными отношениями, но при которых наблюдается зуд половых органов. Среди них:
- Баквагиноз.
- Молочница (кандидоз).
- Энтеробиоз.
- Диабет.
- Лимфогранулематоз.
- Онкологические заболевания женских половых органов.
- Гепатит.
- Болезнь почек.
- Паховая эпидермофития.
- Заболевания мочевыводящих органов.
- Лобковый педикулез.
Гинеколог, к которому необходимо сначала обратиться, проведет серию анализов. По их результатам он либо назначит лечение, либо отправит к другим специалистам — урологу, онкологу, эндокринологу, дерматологу. Рассмотрим особенности проявления вышеперечисленных недугов и методы их лечения.
Баккиноз
Возникает при нарушении микрофлоры влагалища, при котором количество полезных лактобацилл уменьшается или полностью исчезает, а количество нездоровых гарднерелл, стрептококков и анаэробных микробов увеличивается. Вызвать баквагиноз могут разные причины, среди которых также недостаточная гигиена половых органов и гормональные нарушения, связанные с возрастными изменениями (климакс, половое созревание), с менструацией, с применением некоторых противозачаточных средств.Кроме того, слишком тщательные гигиенические процедуры, заключающиеся в ежедневном спринцевании, лучевой терапии, приеме цитостатиков, антибиотиков, глюкокортикостероидов, могут нарушить микрофлору влагалища.
Отличительной особенностью данной патологии является то, что зуд присутствует и в интимном месте, и в выделениях. Чаще всего они беловато-серого цвета с запахом рыбы. Болезненные ощущения при мочеиспускании возникают редко, но во время интимной близости женщины могут испытывать значительный дискомфорт.
Если вас раздражают именно такие неудобства, не пытайтесь справиться с ними спринцеванием растворами соды, уксуса или чем-то еще.Микробы, которые разрослись во влагалище, необходимо уничтожить, а лактобациллы снова заселить. Это можно сделать только с помощью лекарств. Чтобы узнать, какой антибиотик следует использовать, врач обязан взять мазок из влагалища и сделать на заднем сиденье. С его помощью определяется состав микрофлоры. Но на практике вид бактерий выясняется только в тех случаях, когда классические схемы терапии не помогают пациенту. Как избавиться от зуда в интимном месте, вызванного бактерией?
Лечение состоит из двух этапов.На первом убиваются «плохие» микробы, а на втором — заселяются «хорошие». Алгоритм следующий:
5 дней, метронидазол (гель) вводят во влагалище
или
7 дней вводят 2% «Клиндамицин» (крем)
или
3 дня принимают тинидазол перорально 1 раз в день и одновременно вводят во влагалище свечи, содержащие вещество клиндамицин.
В любом режиме таблетку метронидазола выпивают один раз за все время лечения.
По окончании этого этапа сделайте перерыв на 2-3 дня.
Дальнейшая терапия включает следующие действия:
- В течение 5-10 дней «Ацилакт» (свечи) вводят во влагалище утром и вечером.
- «Бефилис» принимать внутрь (согласно прилагаемой к препарату инструкции).
Молочница
Это грибковое заболевание. Его «виновник» — гриб Кандида. Он относится к группе условно-патогенных микроорганизмов и всегда присутствует в микрофлоре влагалища, а также полости рта и тонкой кишки.Заболевание начинает развиваться, когда количество грибковых колоний выходит из-под контроля. Основная причина этого — снижение иммунитета. Это состояние может вызвать:
- Частые простуды, переохлаждение.
- Напряжение.
- Лечение антибиотиками.
- Многие болезни внутренних органов различной этиологии.
- Гормональные нарушения.
- Внезапная потеря веса.
- Нарушение обмена веществ.
- Ожирение.
- Нерациональное питание.
- Алкоголизм.
- Табакокурение.
- Повышенная физическая нагрузка.
- Пребывание в районах с неблагоприятной экологией.
При кандидозе зуд в интимных местах у женщин усиливается к вечеру. При этом могут появиться творожные выделения с неприятным запахом (не рыбные, как при баквинозе). К зуду часто добавляется жжение при мочеиспускании. Причина этого может заключаться в гребешках на половых органах во время сна. Еще один признак кандидоза — покраснение и припухлость половых органов, а у некоторых женщин дополнительная кожная сыпь.
Диагноз ставится по мазку.
Лечение основано на противогрибковых средствах, которые врач подбирает индивидуально для каждого пациента. Препараты выбора для наружного применения (кремы, гели, мази): Клотримазол, Миконазол, Пимафуцин, Ломексин, Канизон и их аналоги.
Препараты выбора для перорального применения: «Флунол», «Пимафуцин», «Мирон», «Микофлюкан», «Флуконазол», «Дифлазон» и их аналоги.
Дополнительно назначают витаминные комплексы и пребиотики.
Энтеробиоз
Это один из видов глистных поражений. Причины его появления у взрослых — плохая гигиена (грязные руки, немытые фрукты и овощи). В организме человека паразитирует множество червей. Энтеробиоз вызывают острицы. Их жизненный цикл включает в себя ночной выход из ануса наружу для откладывания яиц в перианальных складках. Этот процесс сопровождается сильным зудом в интимных местах. Его провоцируют черви так, что яйца попадают под ногти жертвы, а затем в полость рта.У женщин острицы часто проникают во влагалище, доставляя сильный дискомфорт. Найти остриц самостоятельно очень сложно. Нужно сходить в больницу, взять соскоб с перианальных складок. Лечение проблемы очень простое — потребуется прием глистогонного препарата. Подойдут «Вермокс», «Декарис» и многие другие. Курс проводится дважды. Первый — сразу после диагностики, второй — через 14 дней. На этом этапе все черви будут удалены из яиц в теле.В период глистной инвазии необходимо смываться после каждого похода в туалет с целью дефекации, ежедневно переодеваться, лечить всех членов семьи.
Лобковые вши (чахотки)
Мелкие (до 3 мм длиной) вызывают проблему — лобковые вши. Забрать их можно от полового партнера или бытовым способом — через одежду, полотенце, постельное белье, которым пользуется зараженный человек. Вшей или их гнид невооруженным глазом очень сложно увидеть из-за их ничтожных размеров.Признаками заражения могут служить:
- Зуд в интимном месте.
- Многочисленные гребни.
- Оранжевые точки на трусах.
- Коричневые пятна на коже — следы укусов.
В качестве лечения мы можем посоветовать удалить всю растительность с причинного места, которое необходимо обработать одним из препаратов от педикулеза: Медифокс, Ниттифор, Педиллин, Витар.
При этом необходимо кипятить постельное и нижнее белье, а также лечить полового партнера.
Паховый эпидермофития
Заболевание часто поражает мужчин, но встречается и у женщин. Его грибок называется Epidermophyton floccosum. Подхватить его можно классическим способом при грибковых заболеваниях — в банях, саунах, бассейне, если не придаете значения гигиене. Грибок хорошо размножается в складках кожи, где наблюдается повышенное потоотделение — в паху, под мышками, у женщин — под молочными железами. Иногда захватывает кожу вокруг ануса, а у мужчин распространяется на мошонку.Признаки болезни легко узнаваемы. Это розовые пятна с шелушащейся поверхностью, постепенно увеличивающиеся в размерах. Края их четко ограничены, а в центре — пузырьки и пустулы. Когда воспалительные процессы в центре пятна уменьшаются, кожа очищается. Поэтому пятна всегда имеют форму колец. Если они расположены в паховой области, возле анального отверстия и на мошонке, у женщин и мужчин возникает невыносимый зуд в интимных местах.
Диагностика по соскобу.
Лечение проводится местно. Препараты выбора: «Ламизил», «Клотримозол», «Кетоконазол», «Микосептин» и их аналоги.
При паховом эпидермофитии очень помогают ванны с отварами чистотела, ромашки и череды.
Болезни мочевыводящих путей
Это уретрит, пиелонефрит, цистит, воспаление мочеточников и почек. Эти недуги возникают по разным причинам, самая частая из которых — заражение патогенными микроорганизмами.При уретрите и цистите практически всегда наблюдается зуд и жжение в интимном месте. Другие характерные признаки:
- Резкая боль при мочеиспускании.
- Температура.
- Отсутствие аппетита.
- Усталость
- Боль в нижней части брюшины.
Генитальный зуд при этих заболеваниях может начаться из-за того, что во время воспалительных процессов выделяются продукты распада мочевины, которые обладают свойством раздражать слизистые оболочки и эпидермис.
Если пациент испытывает зуд и жжение в интимном месте, ему следует обратиться к урологу для прохождения соответствующей диагностики и лечения.
При заболеваниях внутренних органов, вызывающих зуд половых органов, пациенты должны получать необходимое лечение под наблюдением врачей узких специальностей — эндокринолога, инфекциониста, гематолога, онколога. На наличие этих недугов указывают их характерные симптомы.
Инфекционные болезни
Очень часто причиной зуда в интимном месте у женщин и мужчин является заболевание, передающееся половым путем.К ним относятся:
- Хламидии.
- Гонорея.
- Генитальный герпес.
- Трихомониаз
- Микоплазмоз.
Все они в подавляющем большинстве случаев передавались в интимной близости с больным партнером. Очень редко заразиться венерическим заболеванием через полотенце или предметы одежды, которыми пользуется инфицированный человек.
Хламидиоз
Виновник болезни — бактерия под названием хламидиоз. Он часто поражает женщин из-за особенностей слизистой оболочки влагалища.Хламидиоз может протекать бессимптомно. Это зависит от индивидуальных особенностей тела. Если признаки появляются, то не очень интенсивно. Пациенты могут испытывать зуд и жжение в интимном месте. У женщин также наблюдаются выделения гнойно-слизистого характера с неприятным запахом, боли в нижней части брюшины, кровотечение между менструациями. У мужчин хламидиоз напоминает уретрит и сопровождается болями в уретре, мошонке, яичках, пояснице. Могут быть выделения из уретры.
Лечение зуда и жжения в интимном месте, вызванных хламидиозом, проводится только с помощью антибактериальной терапии. Препараты выбора: Эритромицин, Рокситромицин, Олеандомицин, Кларитромицин, Азитромицин (принимается однократно), Доксициклин.
Помимо антибиотиков назначают флуконазол и интерферон.
Гонорея
Бактерии гонококка «награждают» нас этой язвой. При незащищенном половом акте из 4 женщин 3 заболевают гонореей (для сравнения, только 1 инфицирована хламидиозом).Это заболевание может протекать в острой и хронической формах. Примерно 50% инфицированных не испытывают никаких симптомов. У остальных мужчин и женщин при острой форме наблюдаются гнойные выделения, боль, зуд и жжение в интимных местах. Причина в том, что микроб проникает на слизистые оболочки органов и вызывает в них сильнейшее воспаление. Акт мочеиспускания невероятно болезненный, состояние больного тяжелое, половые органы опухают, на коже может развиться экзема, иногда возникает некроз крайней плоти.
Лечение проводится антибиотиками (внутримышечно и перорально). Препараты: Цефтриаксон, Доксициклин, Азитромицин.
Трихомониаз
Бактерии трихомонады переносят к нам эту инфекцию. Вагинальное Заболевание поражает людей обоего пола, но зуд в интимных местах наблюдается только у женщин. Также пациенты испытывают жжение и выраженную боль при мочеиспускании из-за гиперемии слизистых оболочек. Из влагалища выделяется гной с примесями крови.Запах выделений рыбный, что некоторые могут принять за бактериозный. Однако при трихомониазе наблюдаются изъязвления слизистой оболочки влагалища, что является отличительным признаком. У мужчин симптомы этого заболевания часто напоминают простатит.
Для постановки точного диагноза проводятся микроскопические исследования секрета, а также ПЦР, NASBA.
Лечение трихомониаза проводится в ударных дозах. «Метронидазол» (таблетки внутрь). Также назначаются антибиотики, противогрибковые препараты, иммуномодуляторы.Пациентам назначают курс физиотерапии, процедуры по промыванию уретры (микроклизмы, спринцевания).
Микоплазмоз
Это заболевание вызывает целая группа бактерий. Микоплазм. По одним данным их 4 типа, по другим — 11. Они могут внедряться на слизистые оболочки различных органов мочеполовой системы, в связи с чем заболевание протекает в формах уретрита, цервицита, сальпингита, вагинита. Некоторые женщины испытывают зуд в интимном месте без выделений или они настолько скудные, что не придают значения.Более характерные симптомы включают жжение при мочеиспускании, боль в пояснице, внизу живота и кровотечение в период менопаузы. У мужчин симптомы почти такие же. Кроме того, у них могут быть жалобы на боли в мошонке и паху.
Диагностика микоплазмоза проводится с помощью ПЦР, РИФ, ИФА.
Лечение заболевания проводится только с помощью антибактериальных препаратов — тетрациклинов, линкозаминов, макролидов, фторхинолонов. Препараты назначает врач на основании исследования устойчивости бактерий, обнаруженных у конкретного пациента.
Генитальный герпес
Причиной зуда в интимном месте может быть всем известный вирус простого герпеса (ВПГ 2). Любопытно, что они затронули около 90% землян, но лишь некоторые из них страдают половым заболеванием, если вирус дополнительно попадает в организм во время полового акта. У женщин заболевание диагностируется вдвое чаще, чем у мужчин. Причины:
- Низкий иммунитет.
- Незащищенный половой акт.
- Внутриматочная спираль.
- Аборты.
Иногда человек может заразиться, передавая вирусы руками, например, с губ на половые органы.
Отличительный симптом — характерный для герпеса на половых органах, а также в промежности, вокруг ануса, на бедрах. Кроме того, у женщин бывают головная боль, температура, жжение, боль и зуд в интимных местах. Мази от этого заболевания дают отличный эффект. Чаще всего назначают Герпферон. Кроме того, перорально назначают ациклические нуклеозиды «Ацикловир», «Валацикловир», «Фамцикловир»
Зуд беременных и кормящих в интимных местах: причины и лечение
Во время беременности почти всегда у женщин наблюдаются гормональные нарушения и ослабление иммунной системы. .Эти два состояния очень подходят для болезнетворных микробов, которые начинают интенсивно размножаться в микрофлоре влагалища, что приводит к дисбалансу. Его проявления — зуд в половых органах, иногда болезненное мочеиспускание, отек слизистых оболочек.
Женщина должна следовать указаниям гинеколога, чтобы вовремя сдать все анализы, так как такое безобидное (на первый взгляд) явление, как зуд, может быть «первым признаком» серьезных осложнений беременности, иногда приводящих к выкидышу.
У рожавших матерей микрофлора влагалища не восстанавливается за один день. Поэтому некоторое время после родов они будут испытывать зуд во влагалище.
При появлении зуда у беременных врачи назначают серию анализов, чтобы выяснить, что его вызвало, и на основании результатов назначают лечение, индивидуальное для каждой женщины.
Лечим зуд в интимном месте у женщин народными методами
Если причиной неприятного симптома не является инфекционное заболевание, требующее обязательной антибактериальной или противогрибковой терапии, можно прибегнуть к народным методам снятия зуда.Вот некоторые из них:
- Начните мыть дегтярным мылом.
- Сделайте мазь из прополиса. Для этого возьмите прополис 15 г и глицерин 100 г, поместите ингредиенты в теплое место, чтобы их состояние стало жидким, хорошо перемешайте и отправьте в холодильник для заморозки. Используйте этот инструмент по мере необходимости.
- Примите сидячую ванну в растворе перманганата калия.
- По многочисленным отзывам, очень эффективное лечение зуда в интимных местах у женщин кремом Вагисил, который необходимо применять строго по инструкции.
- Народные целители советуют при зуде во влагалище проводить спринцевания отварами ромашки, календулы и крапивы в любом сочетании. Сухое сырье берут по столовой ложке на стакан кипятка, доводят до кипения и снимают с огня.
- Облепиховое масло вводится во влагалище вечером по тампону. К нему нужно привязать нить, чтобы утром можно было легко удалить тампон. Вы можете приготовить облепиховое масло в домашних условиях. Есть несколько способов, но мы предлагаем самый простой и быстрый.Нужно взять любое количество спелых ягод облепихи, выжать из них сок, а лепешку залить оливковым маслом, немного подогреть и оставить настаиваться на сутки. Через 24 часа масло фильтруют и используют в своих целях. Храните этот продукт в холодильнике.
- Свежий морковный сок, разбавленный водой (1: 2), используется для спринцевания.
В заключение хочу напомнить, что в инициализации необходимо сначала выяснить причину появления зуда в половых органах, а уже потом начинать лечение.В противном случае могут быть спровоцированы серьезные проблемы со здоровьем, вплоть до выкидыша, импотенции или бездетности.
Лечение и профилактика бактериального вагиноза
Что такое лечение бактериального вагиноза?
Бактериальный вагиноз (БВ) часто протекает бессимптомно или симптомы легкие. Кроме того, есть большая вероятность, что БВ постепенно исчезнет без лечения. Существуют различные методы лечения бактериального вагиноза (БВ). Есть также некоторые вещи, которых следует избегать, поскольку они могут помочь разрешить проблему сама собой.
К ним относятся отказ от спринцевания, вагинальных дезодорантов, добавок для ванн и агрессивного мыла. Может оказаться полезным воздержание от полового акта на пару недель или использование презерватива и лубриканта на водной основе.
Когда мне следует лечиться от бактериального вагиноза?
Тело часто очень хорошо восстанавливает собственный баланс. Нарушение баланса вагинальных микробов (бактерий), вызывающее БВ, со временем может исправиться естественным путем. Итак, если у вас нет симптомов или у вас только легкие симптомы, вам может не потребоваться какое-либо лечение, особенно если вы предпримете некоторые из общих здоровых шагов, описанных выше?
Обычно лечение от БВ требуется, если он вызывает симптомы или если вы чувствуете характерный запах.Если вы беременны, пытаетесь забеременеть или собираетесь пройти гинекологическую процедуру, вам могут посоветовать пройти курс лечения от BV.
Беременность
Если вы беременны и у вас обнаруживается БВ, вам обычно будет предложено лечение антибиотиками в виде перорального метронидазола (см. Ниже).
Если вы пытаетесь забеременеть и думаете, что у вас может быть BV, неплохо попытаться искоренить BV естественными методами или лечением до зачатия.Если у вас есть симптомы, вам следует обсудить с врачом лечение антибиотиками.
Прерывание беременности
Если у вас будет обнаружена БВ и вы прерываете беременность, вам может быть рекомендовано лечение антибиотиками, даже если у вас нет никаких симптомов. Это связано с тем, что в противном случае существует риск инфицирования BV матки (матки) или таза после процедуры. Это могло привести к более поздним проблемам с фертильностью.
Гинекологические процедуры
Антибиотики обычно не рекомендуются женщинам с БВ (без симптомов), которым предстоит пройти «незначительные» гинекологические процедуры, такие как биопсия эндометрия — биопсия слизистой оболочки матки.Фактически, женщины, проходящие эти процедуры, в любом случае обычно не тестируются на BV, поэтому они не знают, что у них он был.
Женщинам, перенесшим вагинальную гистерэктомию, перед процедурой назначают антибиотики, даже если у них нет БВ, чтобы снизить риск послеоперационной инфекции. Эти антибиотики также уничтожат любые бактерии, вызывающие BV.
Какие методы лечения бактериального вагиноза?
Существует множество возможных методов лечения БВ.
Антибиотики при бактериальном вагинозе
Пероральные антибиотики являются препаратами первого выбора для беременных с БВ.
Таблетки метронидазола
Обычным лечением является полный курс приема таблеток метронидазола. Метронидазол — антибиотик. В большинстве случаев это очищает BV. Важно прочитать листовку, прилагаемую к этим таблеткам, чтобы получить полный список возможных побочных эффектов и предостережений. Основные сведения о метронидазоле включают:
- Обычная доза составляет 400-500 мг два раза в день в течение 5-7 дней. Альтернативой является однократная доза метронидазола в 2 грамма, хотя она может быть менее эффективной и вызывать больше побочных эффектов.( Примечание : эта разовая доза не рекомендуется, если вы беременны.) Важно закончить назначенный вам курс и не пропустить ни одной таблетки.
- Некоторые люди чувствуют себя больными или их может тошнить (рвота), когда они принимают метронидазол. Это менее вероятно, если вы примете таблетки сразу после еды. Металлический привкус также является частым побочным эффектом.
- Не употребляйте алкоголь во время приема метронидазола и в течение 48 часов после прекращения лечения. Взаимодействие метронидазола с алкоголем может вызвать тяжелое недомогание и рвоту, а также может вызвать покраснение и учащение пульса.
- Метронидазол может попадать в грудное молоко в небольших количествах, но не причинит вреда вашему ребенку, хотя может изменить вкус молока. Производитель рекомендует, если вы кормите грудью, вам следует принимать 5-7-дневный курс с более низкой дозой метронидазола, а не однократную большую дозу.
Альтернативные методы лечения антибиотиками
Таблетки тинидазола могут быть предложены, если вы знаете, что у вас непереносимость метронидазола. Тинидазол — аналогичный антибиотик, и вам нужно принимать 2 г один раз в день в течение двух дней или 1 г один раз в день в течение пяти дней.Он имеет такое же взаимодействие с алкоголем, что и метронидазол, а это означает, что алкоголь не следует употреблять во время его приема или в течение 48 часов после него. Тинидазол не рекомендуется при беременности.
Вагинальный гель с метронидазолом или вагинальный крем с клиндамицином, помещенный во влагалище, можно использовать, если вы предпочитаете этот тип лечения или если вы испытываете неприятные побочные эффекты при приеме таблеток метронидазола. Считается, что эти методы лечения почти так же эффективны, как и пероральные антибиотики.
Примечание : как и в случае с таблетками метронидазола, вам следует избегать употребления алкоголя при использовании геля метронидазола и в течение как минимум 48 часов после прекращения лечения, хотя тенденция гелей вызывать тошноту не так заметна, как в случае таблеток.
Вагинальные кремы и гели могут ослабить латексные презервативы и диафрагмы. Поэтому во время лечения и в течение пяти дней после лечения вагинальным кремом с клиндамицином не полагайтесь на презервативы или диафрагмы для защиты от беременности и инфекций, передаваемых половым путем (ИППП).
Другие антибиотики в таблетках, принимаемых внутрь, также иногда используются для лечения БВ. Это таблетки клиндамицина или таблетки тинидазола.
Является ли йогурт эффективным средством от бактериального вагиноза?
Некоторые женщины с БВ говорят, что все проходит быстрее и симптомы облегчаются, если ежедневно наносить тонкий слой простого живого йогурта на внешнюю часть влагалища и небольшое количество простого живого йогурта на тампон для внутреннего применения. перед сном.
Доказательства того, что живой йогурт полезен при лечении или профилактике БВ, неоднозначны: некоторые исследования говорят, что он полезен, а некоторые говорят, что он бесполезен.В целом специалисты считают, что нет достаточных доказательств в пользу этого метода, чтобы предложить его перед другими методами лечения.
Является ли вагинальная уксусная кислота эффективным лечением бактериального вагиноза?
Обработка гелями уксусной кислоты направлена на поддержание pH влагалища на уровне ниже 4,5, стимулирование роста лактобацилл и предотвращение роста анаэробных бактерий. Некоторые исследования показали, что длительное использование вагинальных подкислителей этого типа снижает рецидивы BV. Однако другие исследования показывают, что это лечение, хотя и безвредно, но неэффективно.
Являются ли таблетки Lactobacillus эффективным средством лечения бактериального вагиноза?
Суппозитории и пероральные таблетки Lactobacillus продаются в некоторых магазинах здорового питания для использования на БВ.
Считается, что пероральные пробиотики попадают во влагалище через кишечник. Есть некоторые свидетельства того, что это может быть полезно при лечении и профилактике БВ. Эти исследования показывают, что лечение необходимо продолжать не менее двух месяцев. Другие исследования не показывают явной пользы. В целом, специалисты считают, что нет достаточных доказательств в пользу этого метода, чтобы предложить его перед другими методами лечения.
Внутривлагалищное лечение лактобацилл кажется очевидным решением — почему бы не поместить нужные бактерии туда, куда они должны попасть? Однако результаты исследований вагинального лечения лактобактериями также неоднозначны: одни исследования показывают, что это лечение эффективно, а другие нет.
Следует ли моему партнеру лечить бактериальный вагиноз?
Нет никаких доказательств того, что лечение полового партнера-мужчины предотвращает развитие БВ у его полового партнера-женщины.В одном небольшом испытании выяснялось, защищает ли половой член стерилизующего спиртового геля их партнеров от БВ, но оказалось, что гель делает БВ более, а не менее распространенным явлением у женщин.
Если у вас есть партнерша, то оказывается, что лечение ее от БВ одновременно с вами — даже если у нее нет симптомов — предотвратит рецидив (у любого из вас).
Нужен ли мне тест, чтобы узнать, вылечен ли мой бактериальный вагиноз?
Небеременные женщины
После лечения вам не нужны дополнительные тесты для подтверждения того, что БВ исчез (тест на излечение), при условии, что ваши симптомы исчезли.
Беременные женщины
Если вы беременны, рекомендуется пройти тест через месяц после лечения, чтобы убедиться, что BV больше не присутствует. Будет взят образец (мазок) выделений из влагалища. Это проверено, чтобы убедиться, что у вас больше нет BV.
Как лечить хронический бактериальный вагиноз?
Если у вас стойкий БВ (т. Е. Он не проходит после первого лечения, которое вы попробуете), ваш врач может захотеть взять дополнительные вагинальные мазки, чтобы проверить, есть ли другая причина выделений.Обычно они рекомендуют вам использовать семидневный курс метронидазола, если вы не принимали его раньше.
Еще одно лечение, которое можно попробовать, — это использование геля метронидазола два раза в неделю на срок до шести месяцев.
Если у вас стойкая инфекция БВ, которая не поддается лечению, и у вас есть внутриматочное противозачаточное средство (ВМКН), ваш врач может посоветовать удалить устройство, пока все не уляжется, поскольку есть некоторые доказательства того, что ВМКН могут способствовать стойкому развитию инфекции. BV.
Если у вас постоянный БВ и у вас однополый партнер, то одновременное лечение вас обоих, вероятно, поможет предотвратить постоянство и рецидивы, даже если у вашего партнера нет симптомов.
Можно ли предотвратить бактериальный вагиноз?
Большинство эпизодов бактериального вагиноза (БВ) возникают без видимой причины, и их невозможно предотвратить. Считается, что следующие способы помогают предотвратить некоторые эпизоды бактериального вагиноза (БВ). Логика этих советов состоит в том, чтобы попытаться не нарушить нормальный баланс микробов (бактерий) во влагалище:
- Не вводите воду во влагалище, чтобы очистить его (спринцевание).Влагалище не требует специальной очистки.
- Не добавляйте масла для ванн, антисептики, душистое мыло, ароматизированные пены для ванн, шампуни и т. Д. В воду для ванн.
- Не используйте сильнодействующие моющие средства для стирки нижнего белья.
- Не мойте область влагалища и вульвы слишком часто. Обычно достаточно одного раза в день, используя мягкое мыло и воду.
- Не пользуйтесь парфюмированными средствами «интимной гигиены».
- Использование презерватива и / или лубриканта на водной основе во время полового акта может помочь защитить вас.
- Избегайте использования секс-игрушек во влагалище.
- Избегайте стрингов и обтягивающих нейлоновых колготок.
- Принимайте душ, а не ванну.
- Похоже, что более легкие периоды снижают вероятность возобновления БВ, поэтому, если у вас тяжелые периоды и вы собираетесь обратиться за лечением, это может быть еще одной причиной для этого.
Могу ли я снова заболеть бактериальным вагинозом?
BV часто рецидивирует, обычно в течение нескольких месяцев после лечения — хотя, если какое-либо поведение, которое может вызвать его (например, использование спринцевания), применимо к вам, то вероятность его повторения может быть ниже, если вы будете избегать этих вещей.
BV часто возвращается после лечения. Пока не найдено хорошего способа предотвратить это.
Если у вас продолжаются симптомы BV, ваш врач проведет несколько анализов, чтобы быть абсолютно уверенным, что у вас BV, а не какая-либо другая инфекция. Если окажется, что это определенно БВ, можно попробовать другой антибиотик, отличный от того, который вы принимали ранее. Иногда может быть рекомендовано регулярное профилактическое использование вагинального геля с антибиотиком.
Если вы используете внутриматочное противозачаточное средство (ВМКН) для контрацепции, вам может быть рекомендовано удалить его.
Что я могу сделать при рецидивирующем бактериальном вагинозе?
Если симптомы вернутся, и у вас не было анализа с использованием образца (мазка) выделений из влагалища, взятого изначально, ваш врач или медсестра могут предложить сдать мазок прямо сейчас. Это необходимо для подтверждения того, что ваши симптомы вызывает БВ.
BV может вернуться, если вы не завершили курс антибиотиков. Однако, даже если вы прошли полный курс антибиотиков, у многих женщин БВ возвращается в течение трех месяцев.Если она все же вернется, повторный курс антибиотиков обычно будет успешным. У небольшого числа женщин повторяются эпизоды БВ, и им необходимы повторные курсы антибиотиков.
Если у вас есть медная спираль для контрацепции — IUCD — и у вас рецидивирующая BV, ваш врач или медсестра могут предложить удалить ваш IUCD, чтобы увидеть, поможет ли это улучшить ваши симптомы. Вам нужно будет рассмотреть альтернативные меры контрацепции.
Если у вас есть партнер того же пола, то, даже если у него нет симптомов, одновременное лечение вас обоих может уменьшить рецидивы.
Вам также следует обратить особое внимание на совет не использовать спринцевание, добавки для ванн и вагинальные дезодоранты. Иногда рекомендуется длительное использование геля метронидазола. Рекомендации специалистов в США рекомендуют использовать два раза в неделю на срок до шести месяцев. В руководствах британских специалистов менее определена частота и продолжительность профилактического лечения, и ваш врач может захотеть проконсультироваться по этому поводу со специалистом.
Бактериальный вагиноз — Better Health Channel
О бактериальном вагинозе
Бактериальный вагиноз (БВ) вызывается дисбалансом бактерий, обычно присутствующих во влагалище.У женщин с БВ нормальные здоровые бактерии (в частности, лактобациллы) заменяются чрезмерным ростом других смешанных бактерий. Точная причина БВ неизвестна.
Симптомы BV
Симптомы BV могут включать:
- водянистые, белые или серые выделения из влагалища
- сильный или необычный запах из влагалища, часто описываемый как «рыбный запах».
Бактериальный вагиноз может возникать одновременно с инфекциями, передаваемыми половым путем (ИППП).
Как передается БВ
Хотя неясно, как передается БВ, он чаще встречается у женщин, ведущих половую жизнь. Иногда он развивается вскоре после полового акта с новым партнером. Женщины, имеющие половых партнеров-женщин, могут подвергаться более высокому риску, чем женщины, имеющие половые контакты только с партнерами-мужчинами.
Исследования не обнаружили однозначной связи между БВ и конкретными сексуальными практиками или действиями. Однако недавние данные подтверждают использование презервативов для снижения риска этой инфекции.
Диагностика BV
Диагностика проводится на основании признаков и симптомов, а также лабораторных тестов. Во время медицинского осмотра ваш врач может заметить:
- обильные выделения из влагалища
- запах из влагалища
- снижение кислотности влагалищной жидкости при тестировании pH.
Лечение BV
Если у вас нет симптомов, лечение обычно не требуется, поскольку это состояние самоограничено (пройдет само).
Обратитесь за медицинской помощью, если:
- вам предстоит медицинская процедура, которая может привести к попаданию бактерий в матку — например, введение ВМС или прерывание беременности
- вы беременны — БВ может вызвать раннее начало родов .Поговорите со своим терапевтом, акушером или акушеркой о лечении BV, если вы беременны
- симптомы BV влияют на качество вашей жизни, и из-за этого вы избегаете секса.
Антибиотики используются для лечения BV
Для лечения инфекции можно использовать антибиотик метронидазол. Если ваш врач прописал вам метронидазол, вам необходимо:
- Принимать антибиотик два раза в день в течение семи дней.
- Принимайте таблетки после еды — это может уменьшить тошноту и расстройство желудка, которые иногда возникают при приеме метронидазола.
- Избегайте употребления алкоголя во время лечения.
Ваш врач может назначить вагинальный крем (например, клиндамицин), если вы не можете принимать метронидазол. Клиндамицин наносят на влагалище на семь ночей.
Рецидивы BV
Даже после лечения примерно у половины женщин с BV состояние восстанавливается в течение 6–12 месяцев. Похоже, что лечение партнера инфицированной женщины не снижает риск рецидива, но в этой области проводятся дальнейшие исследования.
Профилактика BV
Большинство случаев BV связаны с сексуальной активностью.


 Такое лечение привело к снижению рецидивов бактериального вагиноза в течение двух месяцев. Также у женщин, принимавших ранее пробиотики, был более низкий уровень заболеваемости бактериальным вагинозом в течение последующих 2 — 11 месяцев.
Такое лечение привело к снижению рецидивов бактериального вагиноза в течение двух месяцев. Также у женщин, принимавших ранее пробиотики, был более низкий уровень заболеваемости бактериальным вагинозом в течение последующих 2 — 11 месяцев.
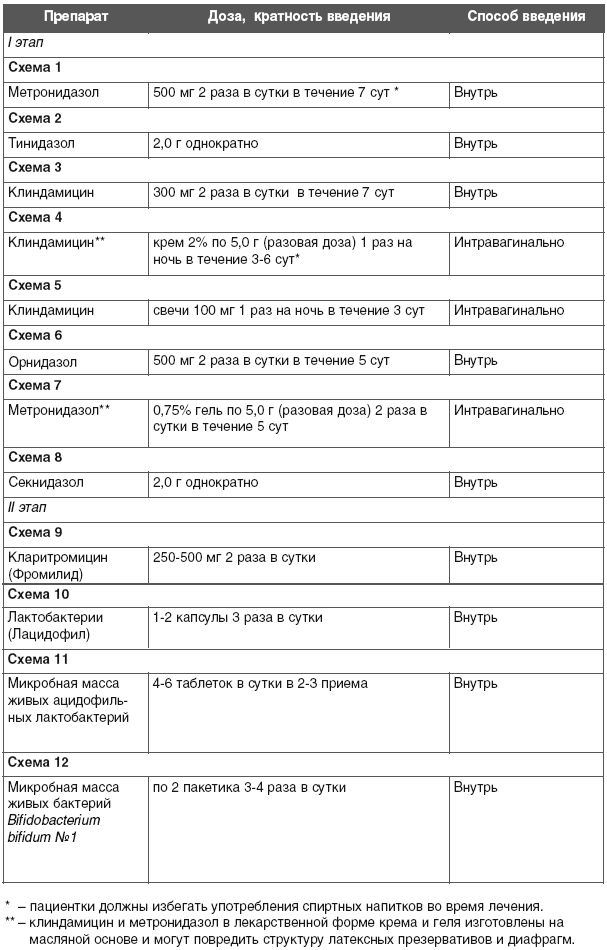 Redondo-Lopez V, Meriwether C, Schmitt C, Opitz M, Cook R, Sobel JD. Vulvovaginal candidiasis complicating recurrent bacterial vaginosis. Sex Transm Dis 1990; 17: 51–53.
Redondo-Lopez V, Meriwether C, Schmitt C, Opitz M, Cook R, Sobel JD. Vulvovaginal candidiasis complicating recurrent bacterial vaginosis. Sex Transm Dis 1990; 17: 51–53.
